Ospa wietrzna to powszechna choroba zakaźna, która dotyka przede wszystkim dzieci, choć może wystąpić w każdym wieku. Charakteryzuje się nieprzyjemnym przebiegiem, jednak zazwyczaj ma łagodny charakter. Za jej wywołanie odpowiada herpeswirus Varicella Zoster Virus (VZV), który po pierwotnym zakażeniu pozostaje w organizmie w formie latentnej i może w przyszłości wywołać półpasiec. Zrozumienie objawów, metod leczenia i sposobów zapobiegania jest kluczowe dla zapewnienia dziecku komfortu i uniknięcia poważnych powikłań.
Czym jest ospa wietrzna i jak dochodzi do zakażenia?
Wirus odpowiedzialny za ospę
Ospa wietrzna jest wywoływana przez wirus ospy wietrznej i półpaśca (Varicella Zoster Virus - VZV), należący do rodziny Herpesviridae. Podobnie jak inne wirusy z tej rodziny, VZV po pierwotnym zakażeniu pozostaje w organizmie człowieka w formie uśpionej (latentnej) w zwojach nerwowych. W sprzyjających warunkach, często związanych z obniżeniem odporności, może on uaktywnić się wiele lat później, powodując wystąpienie półpaśca.
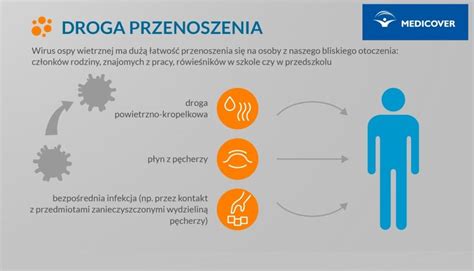
Drogi przenoszenia i okres wylęgania
Ospa wietrzna jest chorobą bardzo zakaźną, rozprzestrzeniającą się głównie drogą kropelkową (stąd nazwa "wietrzna"), a także przez bezpośredni kontakt z wydzieliną z pęcherzyków skórnych. Możliwe jest również zakażenie przez łożysko, co stanowi zagrożenie dla płodu. Dziecko może zarazić się, przebywając nawet w jednym pomieszczeniu z osobą chorą. Okres wylęgania choroby, czyli czas od momentu zakażenia do pojawienia się pierwszych objawów, wynosi zazwyczaj od 10 do 21 dni, średnio 14 dni.
Objawy ospy wietrznej u dzieci
Pierwsze symptomy (objawy prodromalne)
Do dwóch tygodni od zarażenia ospa wietrzna zazwyczaj nie daje żadnych objawów. Następnie pojawiają się symptomy prodromalne, które są niespecyficzne i łatwe do pomylenia z grypą czy przeziębieniem. Należą do nich: gorączka (nawet do 40 stopni Celsjusza), ból głowy, ogólne osłabienie, ból mięśni i stawów, nudności oraz zmniejszenie apetytu. Zazwyczaj w drugiej dobie choroby, po wystąpieniu tych objawów, pojawia się wysypka.
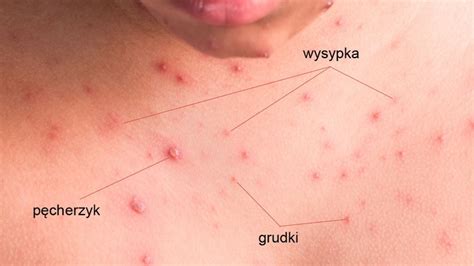
Charakterystyczna wysypka - etapy rozwoju
Wysypka ospowa jest bardzo charakterystyczna. Początkowo ma postać małych, czerwonych plamek, które szybko przekształcają się w grudki, a następnie w wypełnione płynem pęcherzyki. Te pęcherzyki z czasem pękają, tworząc strupy, które w końcu odpadają. W danym momencie na skórze można obserwować zmiany w różnych stadiach rozwoju - od plamek, przez pęcherzyki, po strupy, dlatego mówi się, że skóra wygląda jak "gwiaździste niebo". Wysypka występuje na całym ciele, najczęściej na plecach, tułowiu i twarzy, ale bardzo charakterystyczne jest również pojawianie się zmian w owłosionej skórze głowy. U niektórych pacjentów, zwłaszcza u dzieci, wykwity mogą pojawiać się także na błonach śluzowych jamy ustnej czy okolicy odbytu, co utrudnia jedzenie i picie. Zmianom skórnym towarzyszy zazwyczaj bardzo silny świąd, który jest najbardziej dokuczliwym objawem dla dziecka.
Okres zakaźności i znaczenie izolacji
Kiedy dziecko zaraża?
Osoba chora na ospę wietrzną zaczyna zakażać jeszcze przed wystąpieniem wysypki (około 48 godzin wcześniej) i pozostaje zakaźna do momentu przyschnięcia wszystkich wykwitów. Całość - od pojawienia się pierwszych wykwitów do przyschnięcia ostatnich strupów - trwa zazwyczaj 7-10 dni. Dopiero gdy wszystkie pęcherzyki przekształcą się w suche strupy, wirus nie jest już aktywnie przenoszony, a osoba przestaje być zakaźna.
Zasady izolacji i powrót do środowiska
Izolacja jest kluczowa, aby zapobiec rozprzestrzenianiu się wirusa ospy wietrznej na osoby, które nie miały z nim wcześniej kontaktu lub nie były zaszczepione. Zaleca się odseparowanie chorej osoby od otoczenia na okres od 7 do 10 dni, do momentu, aż wszystkie pęcherzyki zamienią się w suche strupy. Jeżeli u dziecka wystąpiły objawy ospy wietrznej, powinno ono bezwzględnie pozostać w domu i unikać kontaktu z innymi osobami, zwłaszcza z tymi o obniżonej odporności lub kobietami w ciąży, dla których ospa może być niebezpieczna. Nie należy wychodzić z chorym dzieckiem na ospę, a tym bardziej omijać duże skupiska ludzi, a loty samolotem są w tym czasie zabronione ze względu na ryzyko zakażenia wrażliwych pasażerów w zamkniętym obiegu powietrza.
Dziecko może wrócić do szkoły lub przedszkola, gdy wszystkie pęcherzyki przekształcą się w suche strupy i minie co najmniej 5 dni od pojawienia się ostatnich nowych zmian skórnych. Ważne jest również, aby było wystarczająco wypoczęte i nie miało innych objawów, takich jak gorączka czy osłabienie. W przypadku podejrzenia ospy wietrznej u dziecka, należy poinformować o tym placówkę medyczną podczas umawiania wizyty, aby umożliwić odpowiednią organizację wizyty i nie narażać innych pacjentów na zakażenie.
Leczenie i pielęgnacja dziecka z ospą wietrzną
Postępowanie ogólne
Dla wszystkich pacjentów z ospą najważniejszy jest odpoczynek (najlepiej leżenie w łóżku) i odpowiednie nawodnienie. Jeśli krosty wystąpią w jamie ustnej, należy podawać dziecku tylko płynne lub półpłynne pokarmy, aby uniknąć podrażnień i utrudnień w jedzeniu i piciu.
Leki przeciwgorączkowe i przeciwbólowe
W przypadku gorączki i bólu, lekiem pierwszego wyboru jest paracetamol, który jest bezpieczny dla chorych na ospę.
Nie wolno podawać dziecku leków na bazie ibuprofenu, ponieważ mogą one niekorzystnie wpływać na odporność organizmu i zwiększać ryzyko wystąpienia nadkażeń bakteryjnych, w tym zapalenia powięzi. Także
unikać należy stosowania kwasu acetylosalicylowego (aspiryny) ze względu na ryzyko wystąpienia zespołu Reye’a - rzadkiego, ale groźnego powikłania.
Łagodzenie świądu i higiena skóry
Aby złagodzić uciążliwy świąd, lekarze odradzają stosowanie na krosty płynnych pudrów i papek. Przynoszą one chwilową ulgę, ale mogą wydłużać gojenie, sprzyjać nadkażeniom bakteryjnym i maskować obraz zmian skórnych. Najlepszymi substancjami na wysypkę podczas ospy są wodny roztwór gencjany lub preparaty odkażające z oktenidyną, które nieco przyspieszają ich przysychanie.
Kąpiele dziecka należy przeprowadzać codziennie, ale muszą być krótkie i w letniej (chłodnej) wodzie, co zmniejsza ryzyko nadkażeń i łagodzi świąd. Do wody można dodać roztwór nadmanganianu potasu. Po kąpieli skórę należy delikatnie osuszyć, przykładając ręcznik, a nie pocierając. Unikanie mycia to popularny błąd rodziców.
Jak zapobiegać rozdrapywaniu strupków?
Kluczowe jest niedopuszczenie do rozdrapywania ran, ponieważ może to skutkować nadkażeniami bakteryjnymi i powstawaniem blizn. Ważne jest, aby profilaktycznie obciąć dziecku paznokcie, a na noc zakładać rękawiczki. W ten sposób zmniejszy się ryzyko zakażenia pojawiających się pęcherzy i ich otwarcia.
Co powoduje ospę wietrzną? | Program Dr. Binocs | Najlepsze filmy edukacyjne dla dzieci | Peekaboo Kidz
Leki przeciwwirusowe (acyklowir)
Leki przeciwwirusowe, takie jak acyklowir, są stosowane w leczeniu ospy wietrznej, ale są zarezerwowane dla chorych z grup ryzyka lub z powikłanym przebiegiem choroby. Acyklowir podany w ciągu 24-72 godzin od wystąpienia pierwszych objawów może zmniejszać liczbę wykwitów, nasilenie objawów i skracać czas trwania choroby. Udowodniono korzyści kliniczne u dzieci powyżej 12. roku życia, dorosłych i pacjentów z niedoborami odporności. Nie udowodniono natomiast korzyści z leczenia acyklowirem zdrowych, młodszych dzieci, u których ospa wietrzna zwykle przebiega łagodnie. Ograniczenie stosowania acyklowiru ma na celu zapobieganie rozwojowi oporności wirusa.
Inne metody łagodzenia świądu
Oprócz chłodnych kąpieli, możliwe jest stosowanie leków antyhistaminowych, takich jak hydroksyzyna (wymaga recepty i dostosowania dawki przez lekarza) lub dimetynden (dostępny bez recepty), które mogą pomóc w złagodzeniu świądu.
Powikłania ospy wietrznej - na co zwrócić uwagę?
Ospa wietrzna rzadko wywołuje poważne powikłania u zdrowych dzieci, jednak mimo wszystko należy o nich wiedzieć i monitorować stan dziecka. Najlepsze rokowanie obserwuje się u dzieci w wieku 1-14 lat, u których zwykle wymagane jest jedynie leczenie objawowe.
Nadkażenia bakteryjne skóry
Najczęstszym powikłaniem są nadkażenia bakteryjne skóry, zwykle spowodowane przez paciorkowce grupy A lub gronkowce. Dochodzi do nich najczęściej w wyniku rozdrapywania krost, co prowadzi do uszkodzenia bariery skórnej. Nadkażenie należy podejrzewać, gdy nastąpi nawrót gorączki i pojawią się zmiany skórne w postaci zaczerwienienia, ropni, a w poważniejszych przypadkach ropowicy, róży, bakteriemii, a nawet sepsy. Może wówczas być konieczna antybiotykoterapia.
Poważniejsze powikłania
Choć rzadsze, mogą wystąpić znacznie poważniejsze powikłania, takie jak zapalenie móżdżku, zapalenie opon mózgowo-rdzeniowych i mózgu (encefalit), zapalenie płuc, zapalenie mięśnia sercowego, zapalenie wątroby, zapalenie stawów, małopłytkowość, odwodnienie czy niedokrwistość. W najtrudniejszych przypadkach dochodzi do zapalenia opon mózgowych czy zapalenia płuc. Zachorowanie na ospę w wieku dorosłym wiąże się z większą śmiertelnością i częstszą koniecznością hospitalizacji, zwykle z powodu zapalenia płuc.
Blizny po ospie
Rozdrapane, nadkażone duże i głębokie wykwity mogą goić się z pozostawieniem małych blizenek, które mogą być trwałe. Blizny na twarzy występują u około 1 na 40 chorych. Zwykle wykwity goją się bardzo dobrze, a drobne blizny z czasem same znikają. Maści na blizny można stosować dopiero po całkowitym wygojeniu się ospy.
Zapobieganie ospie wietrznej i ochrona grup ryzyka
Szczepienia ochronne
Szczepionka przeciw ospie wietrznej jest najskuteczniejszą metodą zapobiegania chorobie i jej powikłaniom. Jest to szczepienie zalecane (płatne, z wyjątkiem wybranych grup), zawierające żywy, atenuowany wirus. Zaleca się podanie dwóch dawek szczepionki w odstępie minimum 6 tygodni, optymalnie 3 miesięcy. W Polsce szczepienie jest zarejestrowane dla dzieci powyżej 9. miesiąca życia. Skuteczność szczepienia jest bardzo wysoka - po podaniu dwóch dawek sięga 98% (80-85% po jednej dawce). Nawet jeśli ospa rozwinie się pomimo szczepienia, jej przebieg jest znacznie łagodniejszy i krótszy.
Badania japońskie i amerykańskie wykazały utrzymywanie się wysokiego stężenia swoistych przeciwciał i odpowiedzi komórkowej przez 20 lat po szczepieniu, obalając mit o ochronie trwającej tylko 10 lat. Szczepienie dziecka jest bezpieczne nawet w przypadku kolejnej ciąży u matki; zaszczepiony pacjent generalnie nie jest zakaźny dla osób trzecich. Ważne jest jednak, aby w razie wystąpienia wysypki pęcherzykowej po szczepieniu dziecko izolować.

Profilaktyka poekspozycyjna
W przypadku kontaktu z osobą chorą, jeśli szczepienie nie było wykonane wcześniej, można podać szczepionkę w ciągu 72 godzin (maksymalnie do 5 dni) od ekspozycji, co może zapobiec rozwojowi choroby lub złagodzić jej przebieg. Dla osób, które nie mogą być zaszczepione (np. z niedoborami odporności, ciężarne, dzieci poniżej 9. miesiąca życia), możliwe jest podanie immunoglobuliny (gotowych przeciwciał) do 96 godzin po ekspozycji.
Unikanie "ospa party"
Celowe zakażanie dziecka jakimkolwiek drobnoustrojem, w tym wirusem ospy wietrznej, jest niezwykle niebezpiecznym i nieodpowiedzialnym pomysłem. Ospa wietrzna może prowadzić do poważnych powikłań, a nawet śmierci, co jest niestety potwierdzone przypadkami, których można było uniknąć dzięki szczepieniom.
Ospa w ciąży i u noworodków
Ospa w ciąży ma zwykle cięższy przebieg i stwarza ryzyko poważnych komplikacji zarówno dla matki, jak i dla rozwijającego się płodu. W przypadku zainfekowania w pierwszym trymestrze ciąży ryzyko uszkodzenia płodu wynosi do 10%, prowadząc do wewnątrzmacicznego zahamowania rozwoju. Jeśli dziecko w życiu prenatalnym zostało zainfekowane wirusem, rodzi się z zespołem ospy wrodzonej, objawiającym się niską masą urodzeniową, bliznami na skórze, deformacjami kończyn, niedowładami, porażeniami, zanikiem mięśni, zaburzeniami widzenia, a nawet zanikami kory mózgowej. Noworodki, których matki zachorowały na ospę w okresie okołoporodowym, również są narażone na ciężki przebieg choroby.
Osoby z grup ryzyka
Ciężki przebieg ospy wietrznej jest bardziej prawdopodobny u osób dorosłych (wiek powyżej 20 lat), kobiet w ciąży (zwłaszcza II i III trymestr), pacjentów z immunosupresją (w tym przewlekłą sterydoterapią), z istotnymi niedoborami odporności komórkowej, noworodków matek, które zachorowały na ospę w ciągu 5 dni przed porodem lub do 48 godzin po nim, a także u dzieci z chorobami skóry, takimi jak atopowe zapalenie skóry.