Ospa wietrzna, nazywana również potocznie „ospą”, jest jedną z najczęściej występujących chorób zakaźnych wieku dziecięcego. Choć wielu rodziców uważa, że jest to schorzenie powszechnie znane, szczegółowa wiedza na temat jej przebiegu, leczenia i potencjalnych powikłań bywa ograniczona.
Podstawowe informacje o ospie wietrznej
Ospa wietrzna jest wywoływana przez wirusa ospy wietrznej i półpaśca (Varicella zoster virus - VZV), należącego do rodziny Herpeswirusów, tej samej co wirus opryszczki. Pierwszy kontakt z tym wirusem u osoby, która nie była wcześniej zakażona ani zaszczepiona, skutkuje zachorowaniem na ospę wietrzną. Po przebyciu choroby wirus pozostaje w organizmie w formie utajonej w zwojach nerwowych, skąd w sprzyjających warunkach może uaktywnić się ponownie pod postacią półpaśca.
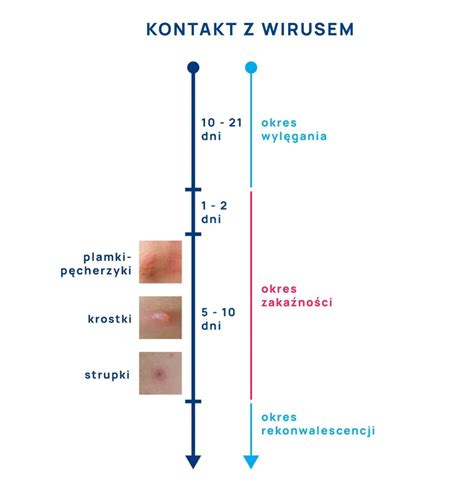
Choroba jest bardzo zakaźna i przenosi się głównie drogą kropelkową (stąd nazwa „wietrzna”), a także przez kontakt z wydzieliną z pęcherzyków skórnych lub przez łożysko. Okres zakaźności rozpoczyna się około 48 godzin przed pojawieniem się wysypki i trwa do momentu całkowitego przyschnięcia wszystkich zmian skórnych. Zakaźność półpaśca jest niższa i ogranicza się do bezpośredniego kontaktu.
Okres wylęgania ospy wietrznej jest stosunkowo długi i może trwać od 10 do 21 dni, średnio 14 dni. Zanim pojawią się charakterystyczne objawy, osoba zakażona może odczuwać ogólne złe samopoczucie, gorączkę i ból głowy. W drugiej dobie choroby zazwyczaj pojawia się wysypka.
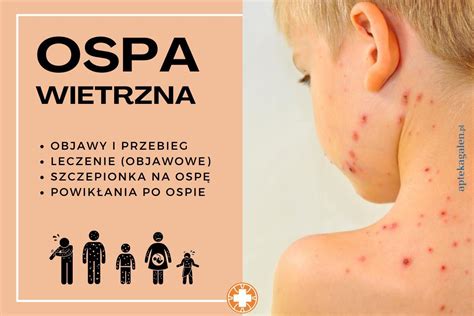
Charakterystyczne objawy ospy wietrznej
Wysypka w przebiegu ospy wietrznej jest bardzo charakterystyczna. Na skórze można zaobserwować zmiany skórne w różnych stadiach rozwoju, co sprawia, że skóra wygląda jak „gwiaździste niebo”. Najbardziej typowe są pęcherzyki wypełnione surowiczą treścią. Często pojawiają się one również na owłosionej skórze głowy.
Proces dojrzewania zmian skórnych przebiega następująco: pęcherzyki przekształcają się w krosty, następnie przysychają w strupy, które w końcu odpadają. Cały proces od pojawienia się pierwszych wykwitów do odpadnięcia ostatnich strupów zazwyczaj trwa 7-10 dni. Zmianom skórnym towarzyszy silny świąd.
U niektórych pacjentów, zwłaszcza u dzieci, zmiany skórne mogą pojawić się również na błonach śluzowych jamy ustnej czy w okolicy odbytu. Może to powodować ból, utrudniać jedzenie i picie, a w konsekwencji prowadzić do odwodnienia.
Potencjalne powikłania i czynniki ryzyka
Klasyczny przebieg ospy wietrznej jest zazwyczaj łagodny, jednak u niektórych pacjentów choroba może przybrać ciężką postać i prowadzić do powikłań. Dlatego każdy pacjent z ospą powinien być zbadany przez lekarza, który określi dalsze postępowanie i wskaże objawy, na które należy zwrócić szczególną uwagę.
Do najczęstszych powikłań należą nadkażenia bakteryjne zmian skórnych, które mogą przybierać różne formy - od niewielkich zmian miejscowych po poważniejsze stany, takie jak ropowica, róża, a nawet martwicze zapalenie powięzi, bakteriemia czy sepsa. Wymagają one antybiotykoterapii.
Istnieją pewne czynniki zwiększające ryzyko ciężkiego przebiegu ospy wietrznej:
- Wiek powyżej 20 lat.
- Ciąża, zwłaszcza w II i III trymestrze.
- Stan immunosupresji, w tym przewlekła sterydoterapia.
- Istotne niedobory odporności komórkowej.
- Noworodki, których matki zachorowały na ospę w ciągu 5 dni przed porodem lub do 48 godzin po nim.
Należy pamiętać, że nawet u pozornie zdrowych osób, choroba może mieć nieprzewidywalny przebieg.
Zasady postępowania i leczenia
W przypadku podejrzenia ospy wietrznej u dziecka, należy zgłosić się do lekarza. Pozwoli to na odpowiednią organizację wizyty i zminimalizuje ryzyko zakażenia innych pacjentów w przychodni.
Co należy robić podczas ospy?
- Odpoczynek: Zalecany jest odpoczynek, najlepiej w łóżku.
- Nawodnienie: Należy dbać o odpowiednie nawodnienie organizmu, podając dziecku duże ilości płynów. Gorączkujące dzieci odwadniają się szybciej, dlatego nadzór nad ilością wypijanych napojów jest kluczowy.
- Higiena: Codzienne mycie jest zalecane i zmniejsza ryzyko nadkażeń, a także łagodzi świąd. Najlepsze są krótkie, niezbyt ciepłe prysznice. Po kąpieli skórę należy delikatnie osuszać, przykładając ręcznik, a nie pocierając.
- Łagodzenie świądu: Pomocne mogą być chłodne kąpiele. W przypadku nasilonego świądu, po konsultacji z lekarzem, można zastosować doustne leki antyhistaminowe (np. hydroksyzyna, dimetynden) lub miejscowe preparaty łagodzące świąd.
Czego unikać podczas ospy?
- Ibuprofen: Stosowanie ibuprofenu zwiększa ryzyko nadkażeń bakteryjnych, w tym zapalenia powięzi. W przypadku gorączki zaleca się preparaty z paracetamolem.
- Dawne metody leczenia: Stosowanie papek, pudrów czy maści na zmiany skórne jest odradzane. Mogą one zwiększać ryzyko nadkażeń, maskować obraz zmian i utrudniać gojenie.
- Rozdrapywanie zmian: Należy unikać rozdrapywania krostek, ponieważ może to prowadzić do nadkażeń bakteryjnych i powstawania blizn.
- Długie kąpiele w wannie: Zaleca się unikanie długiego namaczania zmian.
- Wychodzenie z domu: Chore dziecko powinno być izolowane. Należy unikać wychodzenia z nim na zewnątrz, a tym bardziej wizyt w miejscach publicznych, takich jak żłobki, przedszkola, place zabaw czy centra handlowe.
Sposoby na ospę wietrzną | Channel Mum
Leczenie przeciwwirusowe - kiedy jest wskazane?
Lek przeciwwirusowy o nazwie acyklowir jest stosowany w leczeniu zakażeń wirusami z grupy Herpes. Jednak nie jest to lek dla każdego pacjenta z ospą wietrzną.
Korzyści z leczenia acyklowirem wykazano u:
- Dzieci powyżej 12. roku życia.
- Dorosłych.
- Pacjentów z niedoborami odporności.
- Pacjentów z ciężkim przebiegiem choroby lub grup ryzyka.
U ogólnie zdrowych, młodszych dzieci, u których ospa wietrzna zwykle przebiega łagodnie, nie udowodniono korzyści z leczenia acyklowirem. Lekarz może podjąć decyzję o jego zastosowaniu (doustnie lub dożylnie w przypadku hospitalizacji) u pacjentów obciążonych, np. z ciężkim przebiegiem, dużym ryzykiem powikłań, współistniejącymi chorobami przewlekłymi (ciężkie AZS, przewlekłe leczenie sterydami) lub w przypadku dzieci powyżej 12 roku życia, które mają większe ryzyko ciężkiego przebiegu.
Acyklowir nie jest lekiem do profilaktyki poekspozycyjnej. W tym celu stosuje się szczepienia lub, w uzasadnionych przypadkach, podanie immunoglobuliny.
Zapobieganie zakażeniom - szczepienia
Najskuteczniejszą metodą zapobiegania zakażeniom wirusem ospy wietrznej jest szczepienie. Jest to szczepienie zalecane (płatne), zawierające żywy, atenuowany wirus VZV.
Zaleca się podanie dwóch dawek szczepionki w odstępie minimum 6 tygodni, optymalnie 3 miesięcy. Szczepienie jest zarejestrowane dla dzieci powyżej 9. miesiąca życia. Od 2009 roku szczepionka jest refundowana dla dzieci do ukończenia 12. roku życia, które są obciążone dużym ryzykiem ciężkiego przebiegu choroby (np. z niedoborem odporności, po chemioterapii) oraz dla dzieci uczęszczających do żłobków lub klubików dziecięcych.
Skuteczność szczepienia po podaniu dwóch dawek wynosi około 98%. U pacjentów, którzy zachorowali pomimo szczepienia, obserwowano znacznie łagodniejszy przebieg choroby.
Pojawiające się obawy dotyczące krótkotrwałej odporności po szczepieniu nie znajdują potwierdzenia w badaniach, które wskazują na utrzymywanie się wysokiego poziomu przeciwciał i odpowiedzi komórkowej przez co najmniej 20 lat po szczepieniu.
Szczepienie jest bezpieczne również dla kobiet w ciąży, jeśli występuje taka konieczność, a także dla osób w ich otoczeniu, które mogą być narażone na kontakt z wirusem dzikim, znacznie groźniejszym dla kobiet ciężarnych.

Co zrobić po kontakcie z osobą chorą na ospę?
Jeśli doszło do kontaktu z osobą chorą na ospę, a od kontaktu nie minęło 72 godziny, można podać szczepionkę przeciwko ospie wietrznej. Może ona zapobiec zachorowaniu lub znacząco złagodzić jego przebieg. Immunoglobulina może być podana do 96 godzin po ekspozycji.
Nie należy stosować acyklowiru do profilaktyki poekspozycyjnej. Decyzję o ewentualnym leczeniu przeciwwirusowym podejmuje lekarz po ocenie sytuacji klinicznej pacjenta.