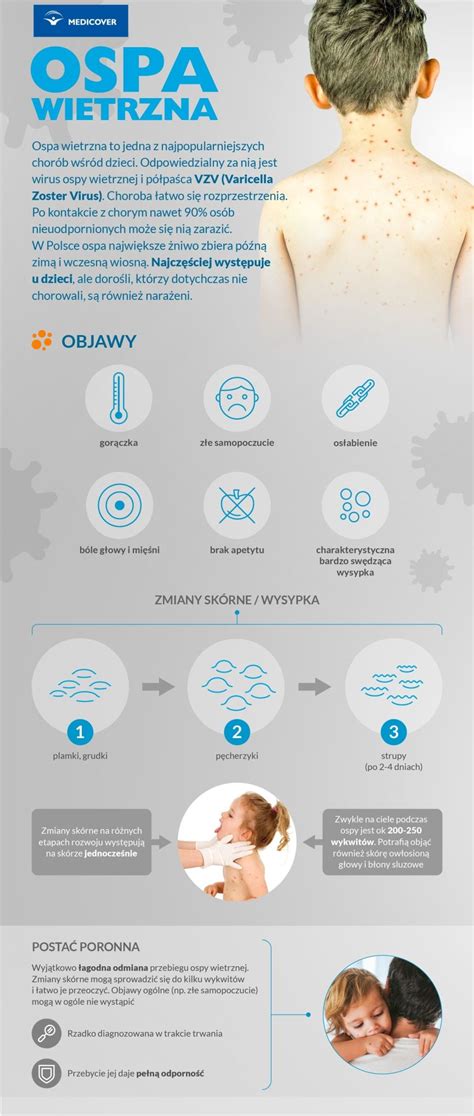
Ospa wietrzna to jedna z najczęstszych chorób zakaźnych wieku dziecięcego. Wywoływana jest przez wirus ospy wietrznej i półpaśca (Varicella zoster virus - VZV), należący do rodziny Herpes - tej samej co opryszczka wargowa. Pierwszy kontakt z tym wirusem skutkuje wystąpieniem ospy wietrznej.
Wszyscy wiedzą, że to choroba „z krostami”, które swędzą. Niektórzy pamiętają o gorączce i kojarzą ją z półpaścem. Jednak wiedza na temat wirusa, leczenia i możliwych powikłań jest często nieliczna.
Charakterystyka i przebieg choroby
Zakaźność i droga przenoszenia
Ospa wietrzna jest chorobą bardzo zakaźną. Do zakażenia dochodzi drogą kropelkową (stąd nazwa wietrzna) lub poprzez kontakt z wydzieliną z pęcherzyków, ewentualnie przez łożysko. Sprawy nie ułatwia fakt, że chory zaczyna zakażać jeszcze przed wystąpieniem wysypki (około 48 godzin przed) i pozostaje zakaźny do momentu przyschnięcia wszystkich wykwitów. W kontaktach domowych i środowiskach zamkniętych zakaźność sięga do 80%. Ryzyko zachorowania na ospę wietrzną po kontakcie z wirusem dotyczy każdego, kto dotychczas nie chorował ani nie był zaszczepiony.
Choroba wylęga się dość długo, bo nawet do 3 tygodni (10-21 dni, średnio 14 dni). Pamiętaj, że kontakt z kontaktem nie jest kontaktem - Twoje dziecko nie zachoruje, jeśli Ty lub ktoś z rodziny widzieliście się z kimś, kto zachorował, ale nie miał bezpośredniego kontaktu z chorym dzieckiem.
Objawy ospy wietrznej
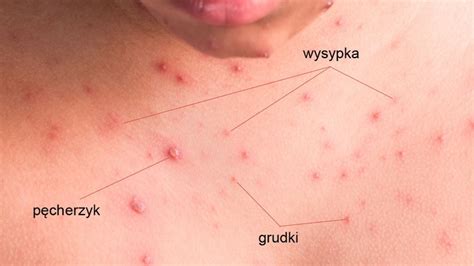
Najczęściej ospa wietrzna zaczyna się złym samopoczuciem, któremu może towarzyszyć gorączka (37°C-40°C) i ból głowy. Dziecko może marudzić, mieć katar. Zazwyczaj w drugiej dobie choroby pojawia się wysypka, która jest bardzo charakterystyczna. Po pierwsze, w danej chwili obserwuje się zmiany skórne w różnych stadiach (dlatego mówi się, że w ospie skóra wygląda jak gwiaździste niebo), ale najbardziej typowe są pęcherzyki z treścią surowiczą.
Dodatkowo bardzo charakterystyczne jest pojawianie się zmian skórnych w owłosionej skórze głowy. Wysypka przy ospie wietrznej najpierw pojawia się zwykle na tułowiu, by z czasem rozprzestrzenić się na całe ciało - krostki pojawiają się również w nosie czy w buzi. Pęcherzyki zamieniają się w krosty, krosty następnie przysychają w strupy, a strupy w końcu odpadają. Całość - od pojawienia się pierwszych wykwitów do przyschnięcia ostatnich - trwa zazwyczaj 7-10 dni. Gojenie się zmian skórnych trwa zwykle około tygodnia.
Zmianom skórnym towarzyszy zazwyczaj silny świąd. U niektórych pacjentów (dość często u dzieci) zmiany pojawiają się również na błonach śluzowych (jamy ustnej czy okolicy odbytu), co może powodować ból, utrudniać jedzenie i picie, a w konsekwencji prowadzić do odwodnienia.
Co dzieje się z wirusem po zniknięciu wysypki?
Wirus nie znika. „Chowa się” w formie latentnej w zwojach nerwowych, skąd w sprzyjających warunkach może wrócić pod postacią półpaśca. Wczesne przebycie ospy wietrznej zwiększa ryzyko wystąpienia półpaśca w przyszłości.
Powikłania ospy wietrznej
Ospa wietrzna nie zawsze jest lekką chorobą. Choć w większości przypadków przebiega łagodnie, u 2-6% chorych mogą wystąpić groźne powikłania. Niestety, u niektórych pacjentów choroba może przebiegać w sposób bardzo ciężki. Dlatego każdy pacjent z ospą powinien być zbadany przez lekarza, poinformowany na jakie objawy ma szczególnie zwrócić uwagę i kiedy udać się do lekarza ponownie.
UWAGA! Jeśli podejrzewasz u swojego dziecka ospę wietrzną, koniecznie zgłoś to umawiając je na wizytę lekarską. Wówczas przychodnia będzie miała szansę postarać się tak zorganizować Waszą wizytę, żeby nie narażać innych dzieci na zakażenie.
Choć ospa wietrzna występuje przede wszystkim u dzieci, to jej powikłania spotykane są najczęściej w innych grupach pacjentów. Szczególnie zagrożone ich wystąpieniem są osoby dorosłe, kobiety ciężarne oraz pacjenci z osłabioną odpornością (wynikającą czy to ze stosowania leków immunosupresyjnych, czy też z zakażenia wirusem HIV). Niektóre powikłania, np. wtórne zakażenia bakteryjne czy neurologiczne, występują także u dotychczas zdrowych osób.
Najczęstsze powikłania
Do najczęstszych powikłań należą nadkażenia zmian skórnych - od niewielkich miejscowych, poprzez te poważniejsze jak ropowica czy róża, na uogólnionych (martwicze zapalenie powięzi, bakteriemia, a nawet sepsa) skończywszy. Nadkażenia bakteryjne wymagają antybiotykoterapii. Silny świąd skóry skłania chorego do drapania się, a wtedy wyjątkowo szybko wykwity mogą ulec nadkażeniu bakteryjnemu. O tym, że doszło do takiego zjawiska, świadczyć może zaczerwienienie czy obrzęk skóry w miejscu pierwotnego wykwitu ospowego.
Poważniejsze powikłania
Ospa wietrzna może prowadzić również do znacznie poważniejszych powikłań niż nadkażenia bakteryjne skóry. Część z nich może dotyczyć układu oddechowego, np. zapalenia płuc, ze względu na czasowe osłabienie czynności układu odpornościowego. Możliwe są również powikłania ze strony układu nerwowego, takie jak zapalenie opon mózgowo-rdzeniowych, zapalenie móżdżku, zapalenie rdzenia kręgowego oraz porażenia nerwów czaszkowych. Zdarza się wystąpienie ataksji móżdżkowej, objawiającej się m.in. zaburzeniami chodu, mowy, bólami głowy i wymiotami.
Czasami powikłania dotyczą układu sercowo-naczyniowego, prowadząc do zapalenia mięśnia sercowego, zaburzeń rytmu serca czy zapalenia osierdzia. Mogą również wystąpić problemy ze strony narządu wzroku, takie jak zapalenie rogówki czy martwica siatkówki, objawiające się bólem oka lub pogorszeniem widzenia.
Rzadziej spotykane, ale poważne następstwa to: zapalenie wątroby, trombocytopenia (małopłytkowość), zapalenie stawów, zajęcie nerek (prowadzące np. do zespołu nerczycowego).
Powikłania u kobiet ciężarnych
U kobiet ciężarnych ospa wietrzna może mieć fatalne w skutkach następstwa. Ciężarne znajdują się w grupie zwiększonego ryzyka powikłań, np. zapalenia płuc. Jeśli do zachorowania na ospę dojdzie w ciągu pierwszych 20 tygodni ciąży, istnieje niewielkie (1-2%) ryzyko, że dziecko przyjdzie na świat z zespołem wrodzonej ospy wietrznej, co może skutkować wrodzonymi wadami narządu wzroku, uszkodzeniem ośrodkowego układu nerwowego czy skróceniem długości kończyn. Zachorowanie w ciąży zwiększa także ryzyko porodu przedwczesnego.
Leczenie i postępowanie w przypadku ospy
Kiedy i jak leczyć?
Leczenie ospy wietrznej polega przede wszystkim na obniżaniu gorączki i łagodzeniu świądu. Dla wszystkich pacjentów z ospą najważniejsze są odpoczynek (najlepiej leżenie w łóżku) i odpowiednie nawodnienie.
- Leki przeciwgorączkowe: Należy unikać stosowania ibuprofenu, ponieważ zwiększa ryzyko nadkażeń, w tym zapalenia powięzi. Preferowany jest paracetamol.
- Leczenie zmian skórnych: Stosowane kiedyś papki i pudry zwiększały ryzyko nadkażeń i maskowały obraz zmian skórnych. Wykwitów nie trzeba smarować niczym, można ewentualnie stosować preparat odkażający z oktenidyną lub roztwór wodny gencjany, które nieco przyspieszają ich przysychanie.
- Higiena: Codzienne mycie (szybki prysznic zamiast długiej kąpieli) zmniejsza ryzyko nadkażeń i łagodzi świąd (zwłaszcza chłodna woda). Po prysznicu skórę należy delikatnie osuszać, przykładając ręcznik, a nie pocierając.
- Świąd: Chłodne kąpiele oraz leki antyhistaminowe (np. hydroksyzyna - konieczna recepta i dostosowanie dawki przez lekarza, lub dimetynden) mogą pomóc w łagodzeniu świądu.
Leki przeciwwirusowe (acyklowir)
Leczenie acyklowirem jest zarezerwowane dla chorych z grup ryzyka oraz tych, u których ospa ma powikłany przebieg. Podany w ciągu 24 godzin od wystąpienia objawów ospy wietrznej może zmniejszać liczbę wykwitów, nasilenie objawów i skracać czas trwania choroby. Udowodniono, że stosowanie leku przynosi korzyści kliniczne dzieciom powyżej 12. roku życia, dorosłym i pacjentom z niedoborami odporności, u których ospa wietrzna przeważnie ma znacznie cięższy przebieg.
Nie udowodniono natomiast korzyści z leczenia acyklowirem ogólnie zdrowych, młodszych dzieci, u których ospa wietrzna zwykle przebiega łagodnie. Powodem ostrożności jest obawa przed rozwojem oporności wirusa na acyklowir (podobnie jak nadużywanie antybiotyków może powodować antybiotykooporność u bakterii).
Izolacja chorego dziecka
Dziecko z ospą wietrzną powinno unikać wychodzenia z domu, a tym bardziej dużych skupisk ludzi. Jest to ważne z kilku powodów: dziecko powinno odpoczywać, powinno unikać dodatkowych infekcji (na które ospa zwiększa podatność), a chore dziecko jest rezerwuarem zakażenia dla innych osób. Nigdy nie wiadomo, kogo taki maluch spotka na swojej drodze - może osobę z upośledzoną odpornością, a może ciężarną, która wcześniej nie chorowała.
Celowe zakażenie dziecka jakimkolwiek drobnoustrojem (tzw. "Ospa party") jest złym pomysłem i może mieć tragiczne konsekwencje.
Ospa wietrzna u dzieci
Zapobieganie i szczepienia
Profilaktyka poekspozycyjna
Acyklowir nie służy do profilaktyki poekspozycyjnej. Od tego są szczepienia lub, w przypadku osób, które zaszczepione być nie mogą (osoby z niedoborami odporności, ciężarne, dzieci poniżej 9. miesiąca życia), podanie immunoglobuliny, czyli gotowych przeciwciał.
Szczepionkę można podać do 72 godzin (a maksymalnie do 5 dni) od kontaktu z wirusem, immunoglobuliny zaś do 96 godzin po ekspozycji, ale im wcześniej, tym lepiej.
Szczepienie przeciw ospie wietrznej
Zapobiec wystąpieniu ospy, a przez to zniwelować ryzyko jej powikłań, można poprzez przebycie szczepienia przeciwko tej chorobie. Szczepionka przeciw ospie wietrznej jest szczepionką zawierającą żywy, atenuowany wirus ospy wietrznej i półpaśca.
W Polsce szczepienie przeciw ospie wietrznej jest szczepieniem zalecanym (płatnym), jednak dla niektórych grup jest refundowane lub bezpłatne. Zarejestrowana jest dla dzieci, które ukończyły 9. miesiąc życia, ale lepiej szczepić po ukończeniu 1. roku życia. Górnej granicy wieku nie ma. Skuteczność szczepienia jest bardzo wysoka - po podaniu 2 dawek sięga 98% (80-85% po jednej dawce). U pacjentów, którzy rozwinęli ospę pomimo szczepienia, obserwowano znacznie łagodniejszy jej przebieg.
Szczepienia w żłobku
Od 2009 roku szczepienie jest refundowane w przypadku dzieci do ukończenia 12. roku życia, obarczonych dużym ryzykiem ciężkiego przebiegu choroby (np. z niedoborem odporności, ostrą białaczką limfoblastyczną w okresie remisji, zakażonych HIV, przed leczeniem immunosupresyjnym i chemioterapią). Refundowane jest również dla dzieci uczęszczających do żłobka lub klubików dziecięcych. Aby się załapać, konieczne jest zaświadczenie z placówki. Można je czasem otrzymać jeszcze zanim dziecko zacznie uczęszczać, ale już wiadomo, że zostało przyjęte (warto skorzystać z takiej opcji, ponieważ po rozpoczęciu przygody ze żłobkiem może być trudniej ze względu na częste infekcje).
Zgodnie z Programem Szczepień Ochronnych dzieci przebywające w żłobkach, klubach malucha i innych placówkach opiekuńczych przeciwko ospie wietrznej są szczepione bezpłatnie.
Schemat szczepienia
Zaleca się podanie dwóch dawek szczepionki w odstępie minimum 6 tygodni, optymalnie 3 miesięcy. Bez względu na wiek osoby szczepionej należy podać 2 dawki szczepionki w odstępie minimum 6 tygodni. W przypadku dzieci, które (według „starego” schematu szczepienia) otrzymały jedną dawkę i nie chorowały, należy podać drugą, kiedy tylko jest to możliwe, nawet jeśli minął już rekomendowany odstęp 3 miesięcy.
Niepożądane odczyny poszczepienne występują rzadko i obejmują: obrzęk i zaczerwienienie w miejscu podania szczepionki, ból, stan podgorączkowy lub gorączkę, rozdrażnienie, brak łaknienia, zmęczenie, ból stawów, głowy, mięśni.
Ważne fakty o szczepionce
- Nie ma zbyt wielu badań laboratoryjnych, które pokazałyby wygasanie odporności w miarę upływu czasu od szczepienia. Dostępne są badania japońskie i amerykańskie, w których stwierdzano utrzymywanie się wysokiego stężenia swoistych przeciwciał i odpowiedzi komórkowej przez 20 lat po szczepieniu.
- Można szczepić dziecko, będąc w kolejnej ciąży. Pacjent zaszczepiony generalnie nie jest zakaźny dla osób trzecich. Na 16 milionów dawek opisano tylko 3 takie przypadki, przy czym w każdym z nich osoba szczepiona rozwinęła najpierw wysypkę pęcherzykową.
- Dlatego ciąża czy immunosupresja u osób w otoczeniu nie jest przeciwwskazaniem do szczepienia na ospę, gdyż zakażenie dzikim wirusem u dziecka byłoby dla tych osób dużo groźniejsze. Trzeba jednak pamiętać, aby w razie wystąpienia wysypki pęcherzykowej po szczepieniu dziecko izolować.
