Ospa wietrzna to nadal jedna z najczęstszych chorób infekcyjnych wieku dziecięcego w Polsce, rocznie rejestruje się około 150-220 tysięcy zachorowań. Wbrew powszechnej opinii, ospa wietrzna nie zawsze okazuje się łagodną chorobą i może prowadzić do groźnych powikłań, szczególnie u dorosłych oraz osób z obniżoną odpornością. Na ciężki przebieg zachorowania szczególnie narażone są dzieci do 1. roku życia i po 12. roku życia, osoby obarczone przewlekłymi chorobami, osoby z zaburzeniami odporności czy z atopowym zapaleniem skóry.
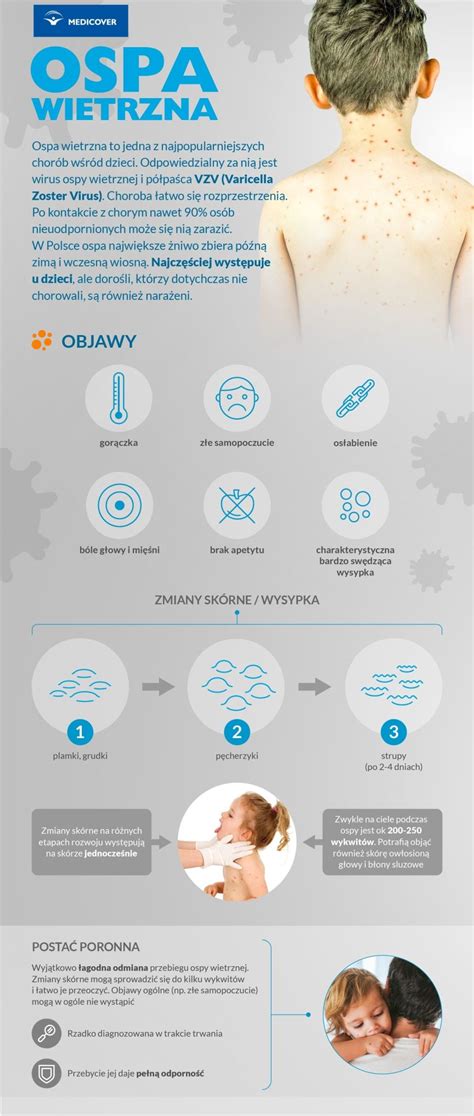
Wirus ospy wietrznej (VZV, Varicella-zoster virus) należy do tej samej grupy wirusów co półpasiec. Choroba rozprzestrzenia się przede wszystkim drogą kropelkową lub przez kontakt z płynem zawartym w pęcherzykach osoby chorej, a także poprzez kontakt z zanieczyszczonymi przedmiotami. W przypadku kontaktu domowego z osobą chorą na ospę wietrzną zachoruje do 90% narażonych.
Charakterystyka ospy wietrznej i jej powikłania
Charakterystycznym objawem ospy wietrznej jest swędząca wysypka występująca na skórze całego ciała, również na owłosionej skórze głowy. Pojawienie się charakterystycznej wysypki zwykle jest poprzedzone kilkudniowym okresem objawów zwiastunowych, takich jak: bóle głowy, gorączka/stan podgorączkowy, złe samopoczucie czy utrata apetytu. Gojenie się zmian skórnych trwa zwykle około tygodnia, a chory musi wtedy przebywać w domu.
U większości chorych ospa wietrzna ma łagodny przebieg, a wysypka ustępuje w ciągu 1-2 tygodni. Jednak u 2-6% pacjentów mogą wystąpić groźne powikłania. Niestety, niemal co setna osoba w Polsce (w 2017 roku na 173 579 zachorowań) miała powikłania choroby i wymagała leczenia szpitalnego. Do najczęstszych powikłań należą:
- Wtórne zakażenia bakteryjne skóry i tkanki podskórnej, które poza antybiotykoterapią, mogą wymagać drenażu i opracowania chirurgicznego. Mogą one prowadzić do sepsy, będącej przyczyną zgonów małych dzieci z powodu ospy wietrznej.
- Powikłania neurologiczne, takie jak zapalenie móżdżku, zapalenie mózgu, zapalenie opon mózgowo-rdzeniowych, które mogą prowadzić do trwałych zaburzeń neurologicznych.
- Ostra małopłytkowość.
- Zapalenie płuc.
Wśród dotychczas zdrowych dzieci nie da się przewidzieć przebiegu choroby. Nawet po łagodnym przechorowaniu ospy wietrznej wirus pozostaje w organizmie w postaci utajonej do końca życia. W sprzyjających okolicznościach, np. zaostrzenia chorób przewlekłych czy stany zaburzonej odporności, może dojść do jego reaktywacji i rozwoju półpaśca.
Szczepienie przeciwko ospie wietrznej jako bezpieczniejsza alternatywa
Szczepionka przeciw ospie wietrznej należy do tzw. szczepionek żywych, co oznacza, że zawiera żywego, osłabionego (atenuowanego) wirusa ospy wietrznej. Organizm potrafi go rozpoznać i wytworzyć pamięć immunologiczną, tak jak po zachorowaniu, ale wirusy szczepionkowe nie są w stanie wywołać choroby. Po szczepieniu, w razie kontaktu z chorobotwórczymi (tzw. dzikimi) wirusami ospy wietrznej, organizm jest od razu przygotowany i nie pozwala na rozwój choroby.
Szczepionki przeciwko ospie wietrznej zostały po raz pierwszy zarejestrowane w Japonii i Korei w 1988 roku, a w USA są powszechnie stosowane od 1995 roku. W Polsce na rynku dostępne są obecnie dwie szczepionki przeciwko ospie wietrznej (Varilrix, Varivax).
Skuteczność i czas trwania ochrony poszczepiennej
Szczepienie przeciwko ospie wietrznej cechuje się bardzo wysoką skutecznością. Początkowo obowiązywało szczepienie pojedynczą dawką, co wiązało się z dużą skutecznością (ok. 70-75%). Jednak obserwowano przypadki przełamywania odporności poszczepiennej po kontakcie z ospą wietrzną i zachorowania pomimo szczepienia (zwykle o dużo łagodniejszym przebiegu).
Z tego powodu od 2006 roku wprowadzono zalecenie stosowania dwóch dawek szczepienia. Dwudawkowy schemat gwarantuje bardzo dobrą skuteczność:
- Ochrona przed rozwojem jakichkolwiek objawów ospy wietrznej jest wysoka i po podaniu 2 dawek wynosi 92% (po 1 dawce wynosi 77-86%).
- Jeżeli pod uwagę weźmiemy ochronę przed ciężkim przebiegiem zakażenia, to skuteczność podania 1 dawki lub 2 dawek jest porównywalna i wynosi ok. 98-99%. Nawet 90-100% zaszczepionych uniknie ciężkiego przebiegu choroby i/lub komplikacji.
W krajach, które wprowadziły powszechne szczepienia dzieci przeciwko ospie wietrznej już w latach 90., odnotowano nie tylko spadek liczby zachorowań na ospę, lecz także mniejszą liczbę hospitalizacji i zgonów związanych z tą chorobą.
Odporność poszczepienna jest długotrwała. Dysponujemy już kilkunastoletnimi obserwacjami z wielu krajów, takich jak USA, Kanada, Australia, Niemcy, Hiszpania oraz ponad 20-letnimi danymi z Japonii czy Korei. Jak dotąd nie wykazano, że z biegiem lat odporność nabyta dzięki szczepieniu spada. Nie ma też podstaw, aby sądzić, że odporność poszczepienna zaniknie. Zachorowania na ospę wietrzną nie „przesunęły się” w tych krajach na późniejszy wiek. Nie obserwuje się także zwiększenia zachorowalności na półpasiec u osób szczepionych.
Ospa wietrzna po szczepieniu - czy to możliwe?
Tak, możliwe jest zachorowanie na ospę wietrzną po szczepieniu, jednak przebieg choroby jest wtedy znacznie łagodniejszy, a ryzyko powikłań - minimalne. Po szczepieniu bardzo rzadko, u ok. 5-6% zaszczepionych mogą wystąpić objawy niepożądane w postaci wysypki plamistej (niezwykle rzadko ta wysypka przyjmuje postać pęcherzyków ospowych z płynem surowiczym).
Zdarza się, że po szczepieniu pojawi się łagodna forma ospy - tzw. ospa poronna - która przebiega bez gorączki, z niewielką liczbą wykwitów i bez ryzyka powikłań.
Ryzyko przeniesienia wirusa szczepionkowego
Możliwość przeniesienia wirusa pochodzącego ze szczepionki na osoby blisko kontaktujące się z zaszczepionym dzieckiem jest wyłącznie teoretyczna. Nawet w przypadku wystąpienia wysypki po szczepieniu, zakażenie się wirusem ospy wietrznej jest czysto teoretyczne. Ryzyko przeniesienia wirusa szczepionkowego od osób zaszczepionych, u których wystąpiła wysypka pęcherzykowa, na osoby z prawidłową i obniżoną odpornością jest niezwykle rzadkie: na 16 milionów dawek opisano jedynie 3 takie przypadki.
Jeśli u osoby zaszczepionej po szczepieniu pojawiłyby się pęcherzykowe wykwity ospowe, należy zapobiegawczo zachować ostrożność i ograniczyć jej kontakt z osobą z obniżoną odpornością. W przypadku wystąpienia wysypki po szczepieniu i kontaktu z osobą z grupy ryzyka należy niezwłocznie skontaktować się z lekarzem.

Schemat szczepień i zalecenia
W ramach podstawowego schematu szczepień przeciwko ospie wietrznej podaje się 2 dawki szczepionki. Pierwsza dawka może być podana po ukończeniu 9. miesiąca życia, najlepiej między 12. a 18. miesiącem życia. Ważne jest, aby szczepienie wykonać przed rozpoczęciem przez dziecko uczęszczania do żłobka, przedszkola lub szkoły - czyli zanim zacznie mieć intensywny kontakt z rówieśnikami, którzy mogą być nosicielami wirusa.
Jeśli dziecko otrzymało tylko jedną dawkę szczepionki, kolejną należy podać niezależnie od tego, jak długo minęło od pierwszego szczepienia. Nie ma potrzeby rozpoczynania cyklu od nowa.
Szczepionka przeciw ospie wietrznej może zostać również podana jako szczepienie poekspozycyjne (po kontakcie z chorym) - optymalnie do 72 godzin od kontaktu. W takim przypadku skuteczność profilaktyki wynosi nawet 90%.
Szczepienie dorosłych
Tak, szczepienie przeciwko ospie wietrznej jest dostępne i zalecane także dla osób dorosłych, które nie chorowały w dzieciństwie ani nie zostały zaszczepione. Przebieg ospy u dorosłych jest zazwyczaj znacznie cięższy i niesie większe ryzyko powikłań. Podanie dwóch dawek szczepionki przeciw ospie wietrznej zapewnia długotrwałą ochronę przed zachorowaniem.
Szczepienie a ciąża i karmienie piersią
Ospa wietrzna jest szczególnie groźna dla nieuodpornionych kobiet w ciąży (tych, które nie przechorowały ospy wietrznej w dzieciństwie i nie były szczepione) i noworodków.
- Jeżeli kobieta będąca w 1 lub 2 trymestrze ciąży zachoruje na ospę wietrzną, wówczas może dojść do poronienia, porodu martwego płodu, porodu przedwczesnego, czy urodzenia dziecka z niską masą ciała (tzw. wrodzona ospa wietrzna).
- Jeżeli kobieta w ciąży zostanie zarażona 5 dni przed lub 2 dni po porodzie, wówczas u 17-30% noworodków może wystąpić ciężka postać ospy wietrznej.
Podobnie można szczepić dzieci, których matki są w ciąży. Ocena profilu bezpieczeństwa szczepionki przeciw ospie wietrznej, dostępnej na rynku od ponad 30 lat, pozwala ocenić, że ryzyko dla dzieci matek karmiących, które zostały zaszczepione, jest wyłącznie teoretyczne. Nie zgłaszano niepożądanych odczynów poszczepiennych u dzieci matek karmiących zaszczepionych przeciw ospie wietrznej. Dlatego w ogólnych zaleceniach dotyczących szczepień opracowanych przez WHO oraz komitetów ds. szczepień w Stanach Zjednoczonych, Kanadzie, Australii, Wielkiej Brytanii wskazano, że matkom karmiącym piersią można podawać zarówno szczepionki inaktywowane, jak i szczepionki żywe, w tym szczepionkę przeciw ospie wietrznej.
Przeciwwskazania
Nie należy szczepić dzieci z ciężkimi zaburzeniami odporności, np. po leczeniu nowotworowym, w trakcie przyjmowania leków immunosupresyjnych, czy po przeszczepieniach. Osoby z obniżoną odpornością, w tym pacjenci z chorobą nowotworową, biorcy przeszczepów szpiku oraz dzieci z zakażeniem HIV są w grupie podwyższonego ryzyka wystąpienia ciężkiego przebiegu ospy wietrznej, ale dla nich szczepienie żywą szczepionką jest często przeciwwskazane.
Dzieciom przyjmującym kwas acetylosalicylowy (np. aspirynę) nie wolno podawać szczepionki - grozi to ciężkimi powikłaniami neurologicznymi i uszkodzeniem wątroby.
Między podaniem szczepionki a przyjęciem preparatów krwiopochodnych lub immunoglobulin powinien upłynąć odpowiedni czas (2 tygodnie po szczepieniu i 3-11 miesięcy przed szczepieniem).
Bezpieczeństwo szczepionki i odczyny poszczepienne
Szczepionki przeciw ospie wietrznej są bezpieczne i dobrze tolerowane. U większości pacjentów nie powoduje żadnych objawów. U osób zdrowych szczepionka rzadko wywołuje niepożądane odczyny poszczepienne. Oprócz zaczerwienienia, obrzęku i/lub bólu w miejscu podania szczepionki, może wystąpić stan podgorączkowy lub gorączka. Specyficznym działaniem niepożądanym jest pojawienie się wysypki w postaci pojedynczych zmian skórnych, zwykle między 7-12 dniem po szczepieniu - ustępuje ona samoistnie i nie wymaga leczenia.
Każde nietypowe objawy po szczepieniu należy skonsultować z lekarzem, szczególnie jeśli dziecko należy do grupy ryzyka.

Aspekty prawne i finansowe w Polsce
Zgodnie z Programem Szczepień Ochronnych (PSO), szczepienie przeciwko ospie wietrznej należy do szczepień obowiązkowych wśród określonych grup ryzyka. Obowiązkowym szczepieniom podlegają dzieci i młodzież do ukończenia 19. roku życia, w tym:
- Dzieci z zaburzeniami odporności.
- Dzieci z chorobami przewlekłymi.
- Dzieci przebywające lub zakwalifikowane do pobytu w placówkach opieki zbiorowej (żłobki, przedszkola, domy dziecka).
Szczepienie jest bezpłatne dla wymienionych grup, a jego koszty pokrywa Narodowy Fundusz Zdrowia. U pozostałych osób szczepienie należy do szczepień zalecanych i jest odpłatne. Szczepienie jest szczególnie zalecane przed rozpoczęciem edukacji przedszkolnej i szkolnej, gdzie ryzyko zakażenia wzrasta wielokrotnie ze względu na łatwość przenoszenia się wirusa w dużych skupiskach dzieci.
Szczepienie przeciwko ospie wietrznej jest nie tylko indywidualną ochroną, ale także elementem strategii zdrowia publicznego - im więcej osób zaszczepionych, tym mniejsze ryzyko wybuchu ognisk choroby w populacji. Placówkę najbliżej swojego miejsca zamieszkania można znaleźć m.in. w aptekach, przychodniach POZ oraz punktach szczepień. W przypadku dzieci można skonsultować wykonanie szczepienia z pediatrą przy okazji wizyty bilansowej lub innego szczepienia rutynowego.
"Ospa party" - ryzyko i nieprzewidywalność
„Ospa party” to spotkanie organizowane przez rodziców/opiekunów, podczas którego zdrowe dzieci, które nie przechodziły jeszcze ospy wietrznej, mają kontakt z dzieckiem aktualnie zarażonym tym wirusem. W zamyśle celem takiego spotkania jest zarażenie zdrowych dzieci, aby po przejściu choroby ich układ odpornościowy wytworzył trwałą odporność.
Należy jednak pamiętać, że ospa wietrzna jest chorobą nieprzewidywalną. Chociaż w większości przypadków przebiega łagodnie, to u niektórych mogą wystąpić groźne powikłania, prowadzące do hospitalizacji, a nawet śmierci. Nie jesteśmy w stanie przewidzieć, które dzieci przechorują ospę wietrzną łagodnie, a u których dojdzie do rozwoju ciężkich powikłań. Dużo bezpieczniejszym wariantem jest zastąpienie nieprzewidywalnego i potencjalnie groźnego zachorowania szczepieniem ochronnym.