Czym jest ospa wietrzna i jak dochodzi do zakażenia?
Ospa wietrzna to ostra, niezwykle częsta i wysoce zaraźliwa choroba zakaźna, wywoływana przez wirus ospy wietrznej i półpaśca (Varicella Zoster Virus - VZV). Najczęściej rozwija się u dzieci, przy czym około 90% zakażeń ma miejsce przed 15. rokiem życia. Po przechorowaniu uzyskuje się zazwyczaj odporność na całe życie, jednak wirus VZV pozostaje w organizmie w zwojach nerwowych w postaci uśpionej (tzw. zakażenia latentnego), skąd może powrócić pod postacią półpaśca.
Sposoby zakażenia i zakaźność
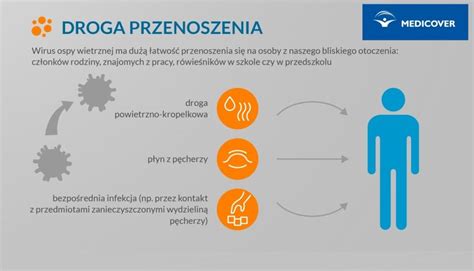
Zakażenie wirusem ospy wietrznej charakteryzuje się bardzo wysoką zakaźnością, sięgającą nawet 90% wśród nieuodpornionych osób z bliskiego otoczenia. Do zakażenia dochodzi:
- Drogą kropelkową - przez kaszel, kichanie chorej osoby.
- Przez kontakt bezpośredni - dotyk lub kontakt z płynem z pęcherzyków pojawiających się w trakcie infekcji.
- Przez łożysko - z matki na płód.
- Pośrednio - wirus może być przeniesiony na ubraniu lub przez przedmioty.
Wirus wnika do organizmu przez spojówki lub śluzówki górnych dróg oddechowych.
Okres wylęgania i zakaźności
Okres wylęgania ospy wietrznej wynosi od 10 do 21 dni, średnio 14 dni. Chory jest zdolny do zarażania innych osób na 2 dni przed wystąpieniem wysypki i pozostaje zakaźny aż do momentu, gdy wszystkie pęcherzyki przyschną i pokryją się strupami, co zwykle trwa około 7 dni.
Objawy ospy wietrznej: Jak rozpoznać chorobę?
Początek ospy wietrznej może przypominać zwykłe przeziębienie. Do dwóch tygodni od zarażenia ospa wietrzna zazwyczaj nie daje żadnych objawów.
Objawy prodromalne (zwiastuny)
Na 1-2 dni przed pojawieniem się wysypki, u chorego mogą wystąpić tzw. objawy prodromalne, takie jak:
- Ogólne złe samopoczucie i osłabienie.
- Gorączka, która może wynosić nawet do 40 stopni Celsjusza.
- Bóle głowy, brzucha i mięśniowe.
- Spadek apetytu.
- Zapalenie gardła lub nieżyt nosa.
Te dolegliwości łatwo pomylić z grypą czy przeziębieniem.
Charakterystyka wysypki
Typowym i najbardziej charakterystycznym objawem ospy wietrznej jest wysypka, która ewoluuje w czasie choroby:
- Na początku pojawiają się czerwone plamki, które w ciągu kilku godzin przekształcają się w grudki.
- Następnie z grudek powstają pęcherzyki wypełnione mętnym płynem surowiczym. W danym momencie na skórze obserwuje się zmiany w różnych stadiach (tzw. "gwiaździste niebo").
- Z czasem pęcherzyki zasychają w strupki, które w końcu odpadają. Cały proces od pojawienia się pierwszych wykwitów do przyschnięcia ostatnich trwa zazwyczaj 7-10 dni.
Wysypka występuje na całym ciele, najczęściej na plecach, tułowiu i owłosionej skórze głowy, ale może objawić się również na twarzy, kończynach, a nawet na błonach śluzowych jamy ustnej czy okolic intymnych, co bywa szczególnie bolesne i utrudnia jedzenie oraz picie.
Zmianom skórnym towarzyszy zazwyczaj silny świąd, który wywołuje odruch drapania. Rozdrapywanie krost może prowadzić do zakażeń bakteryjnych i pozostawiania blizn. W przypadkach bez nadkażeń po wysypce obserwuje się jedynie delikatne przebarwienia, które z czasem znikają.
Kiedy skonsultować się z lekarzem?
W większości przypadków ospa wietrzna przebiega łagodnie i może być leczona w warunkach domowych. Jednakże, istnieją sytuacje, w których konieczna jest konsultacja lekarska lub pilne zgłoszenie się do szpitala.
Ogólne zalecenia dotyczące wizyty u lekarza
UWAGA! Jeśli podejrzewasz u swojego dziecka ospę wietrzną, koniecznie zgłoś to umawiając je na wizytę lekarską. Wówczas przychodnia będzie miała szansę tak zorganizować Waszą wizytę, aby nie narażać innych dzieci czy pacjentów na zakażenie.
Do lekarza pediatry należy zgłosić się, gdy tylko zauważymy wysypkę, aby lekarz mógł postawić diagnozę i zalecić odpowiednie postępowanie.
Opieka w grupach podwyższonego ryzyka
-
Ospa wietrzna u noworodka
Ospa w tym wieku przebiega bardzo ciężko i wymaga koniecznie zgłoszenia się do szpitala na leczenie. Jeśli masz wątpliwości, czy matka była uodporniona (przechorowała ospę lub była szczepiona), można u dziecka wykonać badanie miana przeciwciał IgG, które pokażą, czy jest odpowiednia ochrona z okresu ciąży. Karmienie piersią uodpornionej mamy nie chroni malucha przed zachorowaniem na ospę.
-
Ospa u niemowląt poniżej 9. miesiąca życia
Ewentualne przeciwciała odmatczyne (przekazane w czasie ciąży przez łożysko) wygasają po porodzie, zwykle do około 3. miesiąca życia dziecka. U niemowląt przebieg ospy może być bardzo ciężki, dlatego należy pilnie obserwować dziecko i w razie wystąpienia objawów skontaktować się z lekarzem. Szczepienie jest możliwe dopiero po ukończonym 9. miesiącu życia.
-
Ospa w ciąży
Jeśli jesteś w ciąży i miałaś kontakt z chorym na ospę (np. zachorowało Twoje dziecko), sprawdź swoją odporność (Książeczka Zdrowia/Szczepień, badanie miana przeciwciał IgG). Jeśli przeciwciała są odpowiednio wysokie, jesteś uodporniona. Jeżeli stężenie przeciwciał nie ma odpowiedniego miana, istnieje ryzyko zachorowania na ospę w ciąży, co może mieć negatywny wpływ na maleństwo. Koniecznie skontaktuj się ze swoim lekarzem prowadzącym ciążę.
Jeśli kontakt z chorym był kilka dni temu (okres wylęgania 10-21 dni), nie zarażasz innych i możesz spokojnie pójść do przychodni. Jeśli natomiast kontakt odbył się ponad tydzień temu, lepiej nie wybierać się do przychodni lub szpitala położniczego bez wcześniejszego kontaktu telefonicznego, aby nie zarazić innych kobiet w ciąży.
-
Dorośli i osoby powyżej 12. roku życia
U dorosłych i dzieci powyżej 12. roku życia ospa często przebiega ciężej, z wyższym ryzykiem powikłań, takich jak zapalenie mózgu, opon mózgowo-rdzeniowych, stawów, nerek czy mięśnia serca. W takich przypadkach lekarze rutynowo zalecają stosowanie acyklowiru.
Objawy alarmujące wymagające pilnej interwencji medycznej
Należy zachować szczególną czujność i natychmiast skontaktować się z lekarzem lub udać się do szpitala, jeśli wystąpią:
- Gorączka powyżej 38,9°C utrzymująca się dłużej niż cztery dni.
- Trudności oddechowe (kaszel, duszność).
- Zmiany neurologiczne, takie jak splątanie, drgawki, zaburzenia równowagi, trudności w chodzeniu lub utrzymaniu postawy siedzącej, silne bóle głowy, wymioty, skandowana mowa, senność i apatia.
- Objawy wskazujące na zapalenie opon mózgowo-rdzeniowych (nagły powrót gorączki, bóle głowy, nudności, wymioty).
- Podejrzenie zakażenia bakteryjnego zmian skórnych (ropne wykwity, silne zaczerwienienie wokół krost, obrzęk).
- Oznaki odwodnienia (suchość błon śluzowych, zmniejszona ilość moczu, ospałość), szczególnie u małych dzieci.
- Wykwity na błonach śluzowych jamy ustnej i gardła utrudniające jedzenie i picie, prowadzące do odwodnienia.
- Wykwity na zewnętrznych narządach płciowych, powodujące trudności w oddawaniu moczu i silny ból.
Ospa wietrzna u dzieci
Domowa opieka nad dzieckiem z ospą wietrzną
Większość zdrowych dzieci z ospą wietrzną może być leczona w warunkach domowych. Głównym celem opieki jest zapewnienie komfortu i łagodzenie uciążliwych objawów.
Odpoczynek i nawodnienie
Pacjent z ospą powinien przede wszystkim dużo odpoczywać (najlepiej leżeć w łóżku). Ważne jest również odpowiednie nawodnienie organizmu, zwłaszcza jeśli dziecko ma obniżony apetyt lub zmiany w jamie ustnej utrudniają jedzenie. Regularne monitorowanie stanu nawodnienia jest kluczowe, szczególnie u małych dzieci.
Łagodzenie świądu
Swędzenie jest jednym z najbardziej uciążliwych objawów. Aby je złagodzić:
- Kąpiele: Regularne, krótkie kąpiele lub szybkie prysznice w letniej wodzie (nie gorącej!). Kąpiele nie tylko łagodzą świąd, ale także pomagają uniknąć wtórnego zakażenia bakteryjnego. Do wody można dodać kilka kryształków nadmanganianu potasu (woda powinna zabarwić się na jasnoróżowy kolor, kryształki należy wcześniej rozpuścić w szklance wody, aby uniknąć oparzeń) lub koloidalną mąkę owsianą.
- Leki przeciwhistaminowe: W przypadku nasilonego świądu lekarz może zalecić doustne antyhistaminiki, takie jak dimetynden lub hydroksyzyna (dostępna na receptę), które dodatkowo mogą wspomóc sen.
- Pielęgnacja paznokci: Krótko obcinaj paznokcie dziecka i zakładaj na noc rękawiczki lub skarpetki na ręce, aby zapobiec rozdrapywaniu pęcherzyków, co minimalizuje ryzyko nadkażeń i powstawania blizn.
- Odzież: Ubieraj dziecko w luźne, przewiewne ubrania wykonane z naturalnych materiałów (np. bawełny), regularnie zmieniaj ubranie i pościel.
- Chłodne kompresy: Można stosować na najbardziej swędzące obszary skóry.
Zbijanie gorączki
Jedynym lekiem, który można podać dziecku na zbicie gorączki w przebiegu ospy wietrznej, jest paracetamol. Łagodzi on również dolegliwości bólowe.
WAŻNE: Nigdy nie należy podawać aspiryny ani leków na bazie ibuprofenu dzieciom i młodzieży z ospą wietrzną. Aspiryna może prowadzić do rozwoju zespołu Reye’a (poważnego schorzenia wątroby i mózgu), natomiast ibuprofen zwiększa ryzyko nadkażeń bakteryjnych, w tym zapalenia powięzi.
Czego unikać w pielęgnacji wysypki
Obecne wytyczne medyczne odradzają stosowanie na krosty płynnych pudrów, maści, kremów i zasypek. Przynoszą one chwilową ulgę, ale pod ich warstwą mogą namnażać się bakterie, co sprzyja nadkażeniom i powstawaniu blizn, a także maskują obraz zmian skórnych. Wykwitów nie trzeba smarować niczym, można ewentualnie stosować preparat odkażający z oktenidyną lub wodny roztwór gencjany, które nieco przyspieszają ich przysychanie.
Dieta przy zmianach w jamie ustnej
Jeśli wysypka pojawia się w jamie ustnej, należy unikać podawania dziecku kwaśnych, ostrych czy gorących potraw. Podawaj tylko płynne lub półpłynne pokarmy, aby zmniejszyć ból i dyskomfort.
Leczenie przeciwwirusowe (acyklowir)
Stosowanie leków przeciwwirusowych, takich jak acyklowir, jest zazwyczaj zarezerwowane dla pacjentów z grup ryzyka (np. dorośli, osoby powyżej 12. roku życia, pacjenci z niedoborami odporności, kobiety w ciąży) oraz tych, u których ospa ma powikłany przebieg. U zdrowych, młodszych dzieci, u których ospa wietrzna zwykle przebiega łagodnie, nie udowodniono korzyści z leczenia acyklowirem. Decyzję o podaniu leku zawsze pozostaw lekarzowi.
Profilaktyka ospy wietrznej i ochrona kokonowa
Ospie wietrznej można skutecznie zapobiegać poprzez szczepienia i odpowiednią izolację chorych.
Szczepienia przeciwko ospie wietrznej
Szczepienie jest podstawową i najskuteczniejszą metodą zapobiegania ospie wietrznej. Jest to szczepienie zalecane (płatne w większości przypadków), zawierające żywy, atenuowany wirus ospy wietrznej i półpaśca. W Polsce jest zarejestrowane dla dzieci powyżej 9. miesiąca życia, a górnej granicy wieku nie ma. Zaleca się podanie dwóch dawek szczepionki w odstępie minimum 6 tygodni, optymalnie 3 miesięcy (nie później niż po 3 miesiącach dla drugiej dawki). Skuteczność szczepienia po podaniu dwóch dawek sięga 98%.
Szczepionki refundowane: Od paru lat państwo finansuje szczepienia dzieci do 12. roku życia z grup podwyższonego ryzyka, takich jak:
- Dzieci z niedoborami odporności lub ostrą białaczką limfoblastyczną w okresie remisji.
- Dzieci zakażone HIV.
- Dzieci przed leczeniem immunosupresyjnym i chemioterapią.
- Dzieci z najbliższego otoczenia domowego przewlekle chorego pacjenta, które nie chorowały dotąd na ospę.
- Dzieci uczęszczające do żłobka, klubu malucha lub innych placówek opiekuńczych dla dzieci do 3. roku życia. Aby uzyskać darmowe szczepienie, wystarczy zaświadczenie z placówki.
Badania japońskie i amerykańskie wykazały utrzymywanie się wysokiego stężenia swoistych przeciwciał i odpowiedzi komórkowej przez 20 lat po szczepieniu, obalając mit o ochronie jedynie na 10 lat.
Szczepienie w ciąży i otoczeniu: Szczepionki nie są zalecane kobietom w ciąży. Pacjent zaszczepiony generalnie nie jest zakaźny dla osób trzecich. Ciąża czy immunosupresja u osób w otoczeniu nie jest przeciwwskazaniem do szczepienia na ospę u dziecka, gdyż zakażenie dzikim wirusem u tych osób byłoby dużo groźniejsze. W razie wystąpienia wysypki pęcherzykowej po szczepieniu, dziecko należy izolować.
Profilaktyka poekspozycyjna
W przypadku kontaktu z osobą chorą, u osób nieszczepionych i niechorujących wcześniej, u których występują niedobory odporności, można podać szczepionkę przeciwko VZV do 72 godzin (maksymalnie do 5 dni) od kontaktu. W przypadku osób, które nie mogą być zaszczepione (np. z niedoborami odporności, ciężarne, dzieci poniżej 9. miesiąca życia), możliwe jest podanie immunoglobuliny (gotowych przeciwciał) do 96 godzin po ekspozycji - im wcześniej, tym lepiej. Acyklowir nie służy do profilaktyki poekspozycyjnej.
Ochrona kokonowa
Ochrona kokonowa polega na zaszczepieniu wszystkich osób z otoczenia dziecka, które nie może być jeszcze zaszczepione (np. niemowlęta poniżej 9. miesiąca życia). W ten sposób zmniejsza się ryzyko, że niemowlę zachoruje, ponieważ nie będzie miało go kto zarazić. Dlatego warto szczepić starsze rodzeństwo, siebie i partnera przed porodem, jeśli wcześniej nie chorowaliście.
Mity o "ospa party"
Celowe zarażanie dziecka ospą, organizując tzw. „ospa party”, jest złym pomysłem i niestety w przeszłości doprowadzało do tragicznych konsekwencji. Rodzice zakładali, że choroba w wieku przedszkolnym będzie miała łagodny przebieg, jednak ospa jest nieprzewidywalna i powikłania mogą wystąpić u każdego, nawet u dotychczas zdrowych dzieci. Narażanie dziecka na niepotrzebne ryzyko jest nieodpowiedzialne.
Ospa wietrzna u dzieci
Możliwe powikłania ospy wietrznej
Chociaż ospa wietrzna często postrzegana jest jako łagodne schorzenie wieku dziecięcego, powikłania rozwijają się u 2-6% chorujących, również u dzieci, z których 90% nie miało wcześniej żadnych problemów zdrowotnych. W Polsce rocznie odnotowuje się około 1000 hospitalizacji z powodu ciężkiego przebiegu ospy wietrznej lub jej powikłań. Ospa u niemowląt, osób dorosłych oraz pacjentów z zaburzoną odpornością ma z reguły cięższy przebieg. Wirus VZV skutecznie osłabia układ odpornościowy, dlatego po wyleczeniu należy otoczyć dziecko szczególną opieką.
Najczęstsze powikłania
- Nadkażenia bakteryjne skóry: Najczęściej występują nadkażenia wykwitów paciorkowcami ropotwórczymi (Streptococcus pyogenes) i gronkowcami złocistymi (Staphylococcus aureus). Sprzyja temu zaniedbanie higieniczne lub stosowanie maści i papek, które utrudniają skórze oddychanie i stwarzają środowisko do namnażania bakterii. Nieleczone nadkażenia mogą prowadzić do ropowicy, róży, a nawet do uogólnionych zakażeń, takich jak martwicze zapalenie powięzi, bakteriemia czy sepsa, wymagających antybiotykoterapii, a niekiedy interwencji chirurgicznej. Szczególnie podatne są dzieci z atopowym zapaleniem skóry.
- Powikłania neurologiczne: Mogą zdarzyć się znienacka, najczęściej u dzieci zupełnie zdrowych przed ospą. Należą do nich:
- Zapalenie móżdżku (ataksja móżdżkowa): Objawia się utratą równowagi, zaburzeniami chodu, trudnościami w przyjęciu postawy siedzącej, bólem głowy, wymiotami, skandowaną mową, sennością i apatią.
- Aseptyczne zapalenie opon mózgowo-rdzeniowych: Często pojawia się, gdy dziecko wydaje się już zdrowieć. Nagły powrót gorączki, bóle głowy, nudności, wymioty i objawy oponowe wskazują na konieczność hospitalizacji.
- Zapalenie mózgu: Niezwykle poważna choroba, charakteryzująca się gwałtownym wzrostem temperatury, utratą przytomności i drgawkami.
- Rzadziej: zespół Guillaina-Barrégo, poprzeczne zapalenie rdzenia kręgowego, porażenie nerwów czaszkowych.
- Powikłania związane z układem oddechowym: Najczęściej wirus ospy toruje drogę zakażeniom bakteryjnym, głównie pneumokokom, prowadząc do zapalenia płuc. Pojawienie się kaszlu i duszności w przebiegu ospy wymaga pilnej hospitalizacji.
- Inne powikłania: Rzadziej występują powikłania kardiologiczne (np. zapalenie mięśnia sercowego), zapalenie stawów czy małopłytkowość.
Ospa w ciąży i półpasiec
Ospa w ciąży jest szczególnie niebezpieczna w I i II trymestrze, prowadząc do uszkodzeń płodu (wady kończyn, oczu, mózgu - tzw. zespół ospy wrodzonej) lub do jego obumarcia.
Wirus VZV pozostaje w organizmie w postaci utajonej i może się reaktywować jako półpasiec, charakteryzujący się bolesnymi pęcherzykami w obrębie obszaru skóry unerwionego przez jeden nerw rdzeniowy. W przypadkach powikłań półpaśca może dojść do rozwoju tzw. neuralgii popółpaścowej, czyli przewlekłego bólu. Ryzyko zachorowania na półpasiec jest zdecydowanie mniejsze niż na ospę, a w Polsce szczepionka przeciwko półpaścowi nie jest dostępna.
Konsultacje online - szybka pomoc w przypadku ospy
W dobie cyfryzacji, konsultacje online stanowią wygodne i bezpieczne rozwiązanie, zwłaszcza w przypadku chorób zakaźnych, takich jak ospa wietrzna. Dzięki platformom telemedycznym można szybko skonsultować stan dziecka z lekarzem bez konieczności wychodzenia z domu, co jest szczególnie ważne, aby uniknąć rozprzestrzeniania się choroby.
Jak przygotować się do e-wizyty?
Podczas rejestracji wizyty online, należy dokładnie opisać objawy dziecka. Wybrany lekarz podczas konsultacji online dokładnie przeanalizuje stan zdrowia dziecka, odpowie na pytania i zaleci odpowiednie leczenie.