Ospa wietrzna, nazywana potocznie wiatrówką, jest wysoce zakaźną chorobą wirusową. Stanowi jedną z najpowszechniejszych infekcji wieku dziecięcego, choć może dotykać również dorosłych, u których przebieg choroby bywa znacznie cięższy. Przechorowanie ospy wietrznej zazwyczaj zapewnia trwałą odporność na ponowne zakażenie. W opisanym przypadku, jeśli osoba mająca opiekować się córeczką chorowała już na ospę wietrzną, jest odporna na zakażenie.
Czym jest ospa wietrzna?
Ospa wietrzna to powszechna choroba zakaźna wywoływana przez wirusa ospy wietrznej i półpaśca (VZV - Varicella-zoster virus, obecnie określanego jako ludzki herpeswirus 3, human herpesvirus - HHV-3). Należy on do rodziny wirusów Herpes, podobnie jak wirus opryszczki wargowej. Ospa wietrzna występuje wyłącznie u ludzi, a źródłem zakażenia jest człowiek chory na ospę wietrzną lub półpasiec.
Drogi zakażenia i okres wylęgania
Patogen ten cechuje się bardzo wysoką zakaźnością, sięgającą nawet 90%. Do zakażenia dochodzi głównie drogą kropelkową, poprzez:
- kaszel i kichanie osoby zakażonej;
- mówienie, przez drobne kropelki wydzieliny z dróg oddechowych chorego;
- kontakt z płynem z pęcherzyków skórnych osoby chorej;
- kontakt z przedmiotami zanieczyszczonymi wydzieliną z dróg oddechowych lub płynem surowiczym z wykwitów skórnych.
Wirus ospy wietrznej i półpaśca jest bardzo wrażliwy na czynniki środowiska i krótko przeżywa na powierzchni odzieży oraz przedmiotów, jednak rozprzestrzenia się na znaczne odległości - nawet do kilkudziesięciu metrów - stąd potoczna nazwa „wiatrówka”. Po przedostaniu się do organizmu wirus dostaje się do krwi i wędruje do węzłów chłonnych, w których się namnaża, a następnie dociera do skóry.
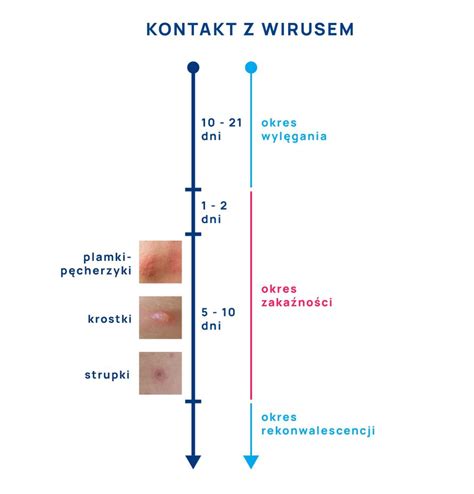
Okres wylęgania ospy, czyli czas od zakażenia do pojawienia się pierwszych objawów, wynosi od 10 do 21 dni, zwykle 2-3 tygodni. W przypadku osób z obniżoną odpornością okres ten może ulec wydłużeniu nawet do 4 tygodni.
Okres zakaźności
Osoba chora zakaża osoby z otoczenia już na 1-2 dni przed wystąpieniem wysypki, aż do momentu przyschnięcia wszystkich pęcherzyków. Zazwyczaj trwa to około 7-10 dni od pojawienia się pierwszych wykwitów. W praktyce nie obserwowano zakażeń po 5. dniu trwania wysypki. Izolacja chorego jest kluczowa, dopóki wszystkie zmiany skórne nie przyschną i nie pokryją się strupkami, aby zapobiec dalszemu rozprzestrzenianiu się wirusa.
Przebieg choroby i objawy ospy wietrznej
Ospa wietrzna zazwyczaj rozpoczyna się od kilku niespecyficznych objawów, które łatwo pomylić z przeziębieniem lub grypą.
Pierwsze objawy
Pierwsze objawy ospy wietrznej pojawiają się zwykle 1-2 dni przed wystąpieniem charakterystycznej wysypki i mogą obejmować:
- złe samopoczucie, osłabienie, ogólne zmęczenie;
- bóle głowy, bóle mięśni, a także bóle brzucha;
- gorączkę, która może sięgać nawet 39-40°C;
- brak apetytu i nudności;
- nieżyt nosa oraz zapalenie gardła.
W tym okresie, mimo że objawy przypominają grypę, chory już zaczyna być zakaźny dla innych osób. Z tego powodu ważne jest, aby unikać kontaktu z innymi, szczególnie z dziećmi, osobami starszymi i osobami z obniżoną odpornością, które są bardziej podatne na powikłania ospy wietrznej.
Charakterystyka wysypki skórnej
Po kilku dniach od wystąpienia pierwszych objawów na ciele pojawia się charakterystyczna wysypka skórna. Wysypka w przebiegu ospy wietrznej jest polimorficzna, co oznacza, że jednocześnie można zaobserwować zmiany w różnych stadiach rozwoju, co przypomina obraz „gwiaździstego nieba”. Wykwity skórne są swędzące i niekiedy bolesne, szczególnie na skórze owłosionej głowy.
Zmiany skórne pojawiają się w kilku rzutach i występują początkowo na tułowiu i owłosionej skórze głowy, a później rozprzestrzeniają się na twarz i kończyny. Czasem obejmują także błony śluzowe jamy ustnej, gardła, spojówek czy narządów płciowych. Ich ewolucja przebiega następująco:
- Plamki: małe, czerwone zmiany, które szybko przekształcają się w wyższe wykwity.
- Grudki: wypukłe, czerwone zmiany, pojawiające się po kilku godzinach.
- Pęcherzyki: grudki wypełniają się przezroczystym płynem, tworząc wiotkie pęcherzyki.
- Krosty: po 2-3 dniach pęcherzyki stają się mętne.
- Strupki: krosty zasychają, tworząc strupki, które samoistnie odpadają po około 1-2 tygodniach.
Przejście od plamki do strupka trwa około 6 dni. Zwykle nie pozostawiają blizn, chyba że dojdzie do zakażenia bakteryjnego skóry w wyniku drapania. Zmianom skórnym towarzyszy zazwyczaj silny świąd. U niektórych pacjentów, zwłaszcza dzieci, zmiany pojawiają się również na błonach śluzowych jamy ustnej lub okolic odbytu, co może powodować ból, utrudniać jedzenie i picie, a w konsekwencji prowadzić do odwodnienia.
Różnice w przebiegu u dzieci i dorosłych
Ospa wietrzna u dzieci ma przeważnie łagodny przebieg. Objawy ogólne są stosunkowo łagodne, a wysypka, choć wysoce swędząca, nie prowadzi zwykle do poważnych powikłań. Wyjątkiem są dzieci z obniżoną odpornością, u których przebieg choroby może być cięższy. Najczęściej ospa występuje u dzieci w wieku przedszkolnym i trwa około 2 tygodnie.
U dorosłych, którzy nie chorowali na ospę wietrzną w dzieciństwie, jej przebieg bywa zazwyczaj cięższy i wiąże się z większym ryzykiem powikłań. Objawy u dorosłych mogą obejmować klasyczne dolegliwości, a także objawy neurologiczne, takie jak migrenowe bóle głowy, problemy z równowagą czy zapalenie opon mózgowo-rdzeniowych. Dorośli zwykle ciężko przechodzą ospę wietrzną, częściej wymagają hospitalizacji, a powikłania choroby rozwijają się u nich znacznie częściej. Przebieg ospy wietrznej u osób dorosłych jest zazwyczaj średnio ciężki lub ciężki, a liczba wykwitów często przekracza 500. Szczególnie ciężko przebiega u pacjentów z upośledzeniem odporności (np. zakażenie HIV, białaczki, immunosupresja) oraz z rozległymi chorobami skóry, takimi jak atopowe zapalenie skóry, zwłaszcza leczone glikokortykosteroidami.
Ospa wietrzna w ciąży
Ospa wietrzna u kobiet w ciąży wymaga szczególnej uwagi, ponieważ infekcja może prowadzić do poważnych konsekwencji dla płodu, zwłaszcza jeśli kobieta zachoruje w pierwszym trymestrze ciąży (ryzyko uszkodzenia płodu wynosi do 10%) lub tuż przed porodem. Zakażenie płodu może prowadzić do:
- zespołu ospy wrodzonej, objawiającego się wadami wrodzonymi, takimi jak niedorozwój kończyn, uszkodzenia skóry, uszkodzenia mózgu, niska masa urodzeniowa, deformacje kończyn, niedowłady, porażenia, zanik mięśni, zaburzenia widzenia, a nawet zaniki kory mózgowej;
- poronienia lub porodu przedwczesnego.
Ospa wietrzna u noworodka ma zazwyczaj ciężki przebieg i może prowadzić nawet do śmierci dziecka. Kobiety planujące ciążę, które nie chorowały na ospę wietrzną w dzieciństwie, powinny skonsultować się z lekarzem w celu rozważenia szczepienia przed ciążą.

Odporność po przechorowaniu i ryzyko półpaśca
Trwała odporność
Przechorowanie ospy wietrznej zapewnia zazwyczaj trwałą odporność na zakażenie. Po przebyciu choroby organizm wytwarza odporność, a kolejne infekcje są rzadkie. Większość ludzi uzyskuje dożywotnią odporność po przechorowaniu ospy wietrznej w dzieciństwie lub wieku późniejszym i nigdy ponownie nie zachoruje. Dzięki wysokiej zaraźliwości choroby, dorośli rzadko chorują, ponieważ najczęściej przechodzą ospę wietrzną jako dzieci.
Reaktywacja wirusa: półpasiec
Po przejściu ospy wietrznej wirus VZV nie znika z organizmu, lecz pozostaje w uśpieniu (w formie latentnej) w zwojach nerwowych, szczególnie w okolicach rdzenia kręgowego. Ta uśpiona forma wirusa może w przyszłości ulec reaktywacji, wywołując półpasiec (herpes zoster). Półpasiec nie jest nowym zakażeniem, a powrotem wirusa, który przez długi czas pozostawał w ciele pacjenta.
Reaktywacja wirusa VZV następuje zwykle u dorosłych lub osób z osłabionym układem odpornościowym, np. w wyniku stresu, starzenia się organizmu, infekcji lub innych czynników osłabiających odporność. Półpasiec objawia się wykwitami skórnymi wzdłuż obszarów unerwienia danego nerwu, które cechują się dużą bolesnością. W niektórych krajach dostępna jest szczepionka zmniejszająca ryzyko wystąpienia półpaśca, którą podaje się osobom po 60. roku życia, które przechorowały ospę wietrzną.
Jak ospa wietrzna przekształca się w półpasiec?
Leczenie ospy wietrznej
W przypadku niepowikłanej ospy wietrznej, zwłaszcza u dzieci, stosuje się głównie leczenie objawowe. Jego celem jest złagodzenie dolegliwości, takich jak gorączka i świąd, oraz zapobieganie powikłaniom, np. zakażeniom bakteryjnym skóry. Ospa u dzieci zazwyczaj ma łagodny przebieg i nie wymaga leczenia w warunkach szpitalnych.
Leczenie objawowe
Obniżanie gorączki
Lekiem pierwszego wyboru w obniżaniu gorączki jest paracetamol, który skutecznie redukuje gorączkę i poprawia komfort pacjenta. Należy unikać podawania kwasu acetylosalicylowego (aspiryny), zwłaszcza dzieciom, ze względu na ryzyko rozwoju zespołu Reye’a - rzadkiej, ale poważnej choroby.
Łagodzenie świądu
Świąd jest jednym z najbardziej dokuczliwych objawów ospy wietrznej. Aby go złagodzić, lekarz może zalecić stosowanie leków przeciwhistaminowych w postaci doustnej (np. hydroksyzyny lub dimetyndenu). Preparaty te zmniejszają uczucie swędzenia i pomagają pacjentowi odpoczywać. Ważne jest, aby unikać drapania zmian skórnych, ponieważ może to prowadzić do nadkażeń bakteryjnych skóry oraz powstawania blizn.

Higiena skóry i unikanie niezalecanych preparatów
Odpowiednia higiena jest niezbędna w leczeniu ospy wietrznej. Krótkie kąpiele w letniej wodzie (z ewentualnym dodatkiem nadmanganianu potasu, sody oczyszczonej lub siemienia lnianego, jeśli zaleci lekarz) są wskazane, ponieważ pomagają oczyścić skórę i zmniejszają ryzyko infekcji. Po kąpieli zaleca się delikatne osuszanie skóry ręcznikiem, unikając pocierania. Ważne jest również regularne obcinanie paznokci, aby zminimalizować ryzyko zadrapania i infekcji. Codzienne mycie zmniejsza ryzyko nadkażeń i łagodzi świąd.
Niektóre preparaty, takie jak pudry, zasypki czy tradycyjne papki, mogą utrudniać leczenie, tworząc szczelną warstwę na skórze, pod którą mogą namnażać się bakterie. Stosowanie takich środków należy ograniczyć, aby nie sprzyjały nadkażeniom bakteryjnym i pojawianiu się trwałych blizn. W pielęgnacji wysypki można stosować preparaty odkażające z oktenidyną lub roztwór wodny gencjany, które nieco przyspieszają przysychanie wykwitów.
Leczenie przeciwwirusowe
Leki przeciwwirusowe są stosowane w przypadku ciężkiego przebiegu choroby lub u osób znajdujących się w grupach podwyższonego ryzyka powikłań. Do tych grup należą:
- dorośli (zwłaszcza ci, którzy nie przeszli ospy wietrznej w dzieciństwie);
- młodzież powyżej 12. roku życia;
- osoby z niedoborami odporności (np. pacjenci onkologiczni, po przeszczepach, przyjmujący leki immunosupresyjne);
- noworodki;
- kobiety w ciąży, szczególnie w pierwszym i drugim trymestrze.
Pacjentom podaje się wówczas acyklowir, który należy wdrożyć w ciągu 24-72 godzin od pojawienia się pierwszych wykwitów skórnych. Acyklowir hamuje namnażanie się wirusa ospy wietrznej i przyspiesza wygaszanie choroby. Stosowanie leku przynosi korzyści kliniczne dzieciom powyżej 12. roku życia, dorosłym i pacjentom z niedoborami odporności. Nie udowodniono natomiast korzyści z leczenia acyklowirem ogólnie zdrowych, młodszych dzieci, u których ospa wietrzna zwykle przebiega łagodnie. W niektórych przypadkach lekarz może zalecić również inne leki przeciwwirusowe, takie jak waltorciklowir czy famcyklowir.
Kobiety w ciąży z ospą wietrzną są szczególnie narażone na powikłania. W takich przypadkach lekarz może zalecić stosowanie leków przeciwwirusowych oraz ścisłą kontrolę stanu zdrowia pacjentki. Leczenie przeciwwirusowe należy wdrożyć możliwie szybko w pierwszych dniach choroby.
Możliwe powikłania po ospie wietrznej
W większości przypadków ospa wietrzna ma łagodny przebieg, zwłaszcza u dzieci. Niemniej jednak u 2-6% pacjentów mogą wystąpić powikłania, a ich ryzyko jest zwiększone u dorosłych i osób z osłabioną odpornością. Najczęstsze powikłania to:
- Zakażenia bakteryjne skóry: wywołane przez gronkowce lub paciorkowce, najczęściej w wyniku drapania swędzących pęcherzyków. Mogą prowadzić do ropni, ropowicy, róży, a nawet sepsy, pozostawiając blizny po ospie.
- Ospowe zapalenie płuc: szczególnie groźne u kobiet ciężarnych i palaczy tytoniu, rozwija się u co 10 dorosłego chorego.
- Powikłania neurologiczne: ostra ataksja móżdżkowa (zaburzenia równowagi, mowa skandowana), zapalenie opon mózgowo-rdzeniowych, a rzadziej zapalenie mózgu, które może pozostawić trwałe następstwa, takie jak upośledzenie słuchu, napady drgawek, porażenia ruchowe.
- Inne powikłania: zapalenie mięśnia sercowego, zapalenie stawów, kłębuszkowe zapalenie nerek, zapalenie wyrostka robaczkowego, zapalenie trzustki, zapalenie jąder, zapalenie wątroby, zapalenie różnych części oka (tęczówki, naczyniówki), zapalenie węzłów chłonnych, ślinianek przyusznych, małopłytkowość, odwodnienie, niedokrwistość.
Poważnymi powikłaniami może skończyć się zakażenie wirusem ospy w ciąży, prowadzące do wewnątrzmacicznego zahamowania rozwoju płodu lub zespołu ospy wrodzonej.
Profilaktyka: szczepienia i środki ostrożności
Szczepienie przeciwko ospie wietrznej
Najskuteczniejszą metodą zapobiegania ospie wietrznej i jej powikłaniom jest szczepienie ochronne. Szczepionka przeciwko ospie wietrznej jest szczepionką żywą, atenuowaną i cechuje się dużą skutecznością. Zaleca się podanie dwóch dawek szczepionki w odstępie minimum 6 tygodni, optymalnie 3 miesięcy. W Polsce szczepienie to jest zarejestrowane dla dzieci powyżej 9. miesiąca życia, a górnej granicy wieku nie ma.
Od 2009 roku szczepienie jest refundowane w przypadku dzieci do ukończenia 12. roku życia, obarczonych dużym ryzykiem ciężkiego przebiegu choroby (z niedoborem odporności, ostrą białaczką limfoblastyczną w remisji, zakażonych HIV, przed leczeniem immunosupresyjnym lub chemioterapią), a także dla zdrowych dzieci do ukończenia 12. roku życia z ich otoczenia, które nie chorowały na ospę wietrzną. Refundowane jest również dla dzieci uczęszczających do żłobka lub klubików dziecięcych, po okazaniu zaświadczenia z placówki.
Skuteczność szczepienia jest bardzo wysoka - po podaniu 2 dawek sięga 98% (80-85% po jednej dawce). U pacjentów, którzy rozwinęli ospę pomimo szczepienia, obserwowano znacznie łagodniejszy przebieg choroby. Badania japońskie i amerykańskie wskazują na utrzymywanie się wysokiego stężenia swoistych przeciwciał i odpowiedzi komórkowej przez 20 lat po szczepieniu. Brak jest dowodów na to, aby odporność po szczepieniu wygasała, prowadząc do wzrostu liczby zachorowań lub cięższego przebiegu choroby w późniejszym wieku.
Szczepienie dziecka, gdy kobieta jest w kolejnej ciąży, jest bezpieczne, ponieważ pacjent zaszczepiony generalnie nie jest zakaźny dla osób trzecich. Odnotowano jedynie sporadyczne przypadki transmisji (3 na 16 milionów dawek), w których osoba szczepiona rozwinęła wysypkę pęcherzykową. Dlatego ciąża czy immunosupresja u osób w otoczeniu nie jest przeciwwskazaniem do szczepienia dziecka na ospę, gdyż zakażenie dzikim wirusem byłoby dla tych osób znacznie groźniejsze. W razie wystąpienia wysypki pęcherzykowej po szczepieniu zaleca się izolację dziecka.
Acyklowir nie służy do profilaktyki poekspozycyjnej. Od tego są szczepienia lub, w przypadku osób, które nie mogą być zaszczepione (np. osoby z niedoborami odporności, ciężarne, dzieci poniżej 9. miesiąca życia), podanie swoistych immunoglobulin. Szczepionkę można podać do 72 godzin (maksymalnie do 5 dni) od kontaktu, a immunoglobuliny do 96 godzin po ekspozycji - im wcześniej, tym lepiej.
Ważne zasady izolacji
Przede wszystkim należy unikać kontaktu z chorymi. Chore dziecko powinno odpoczywać i unikać dodatkowych infekcji, na które ospa zwiększa podatność. Co ważne, chory jest rezerwuarem zakażenia dla innych osób. Należy unikać wychodzenia z chorym na ospę dzieckiem, a tym bardziej omijać duże skupiska ludzi, np. transport publiczny. Z ospą wietrzną nie wolno wchodzić na pokład samolotu, ponieważ zamknięty obieg powietrza mógłby przyczynić się do zakażenia niemal wszystkich wrażliwych pasażerów. Izolacja osób wrażliwych na zakażenie, takich jak ciężarne, noworodki i niemowlęta oraz pacjenci w ciężkiej immunosupresji, jest możliwa, choć trudna.
Jak ospa wietrzna przekształca się w półpasiec?
Mity o "ospa party"
Celowe zakażanie dziecka jakimkolwiek drobnoustrojem, tak zwane „ospa party”, jest niebezpiecznym pomysłem. Samo przechorowanie ospy wietrznej, mimo że zapewnia trwałą odporność, niesie ze sobą ryzyko poważnych powikłań, które mogą być groźne dla zdrowia, a nawet życia dziecka. Przykłady ciężkich przebiegów i zgonów są dowodem na to, że nie należy lekceważyć tej choroby. Dlatego specjaliści stanowczo krytykują takie praktyki.
Kiedy skontaktować się z lekarzem?
Choć ospa wietrzna zazwyczaj nie wymaga specjalistycznego leczenia, kontakt z lekarzem jest zalecany w przypadku dzieci i dorosłych, u których pojawiają się niepokojące objawy. Należy zgłosić się do lekarza, jeśli wystąpią:
- zmiany skórne w okolicach błon śluzowych (np. w jamie ustnej, oczach);
- silny ból głowy, ból szyi, drgawki;
- problemy z oddychaniem lub kłopoty z widzeniem;
- silny świąd, który jest trudny do złagodzenia;
- pogorszenie samopoczucia, brak poprawy po kilku dniach choroby, znaczne osłabienie, nadmierna senność;
- krwotoczna wysypka.
Ciężarne, które nie chorowały na ospę wietrzną, po kontakcie z chorym powinny niezwłocznie zgłosić się do lekarza, gdyż istnieje możliwość poekspozycyjnego zapobiegania rozwojowi choroby przez podanie swoistych immunoglobulin. Hospitalizacji mogą wymagać chorzy, którzy nie mogą przyjmować płynów z powodu wykwitów w jamie ustnej lub osoby z upośledzoną odpornością.
Diagnostyka choroby opiera się głównie na wywiadzie klinicznym oraz obserwacji charakterystycznej wysypki skórnej (wielopostaciowość zmian, lokalizacja głównie na tułowiu i twarzy, zajęcie owłosionej skóry głowy oraz błon śluzowych, towarzyszący świąd). W przypadkach wątpliwych lub trudniejszych do rozpoznania (np. u dorosłych, osób z osłabionym układem odpornościowym czy u kobiet w ciąży) lekarz może zlecić dodatkowe badania wirusologiczne lub serologiczne.