Ospa wietrzna, nazywana niekiedy „wiatrówką”, to wysoce zakaźna choroba wirusowa, która dotyka większość osób w dzieciństwie. Jest wywoływana przez wirusa ospy wietrznej i półpaśca (Varicella zoster virus - VZV), zaliczanego do rodziny Herpes (obecnie określanego jako ludzki herpeswirus 3, HHV-3). Przebieg choroby, choć zazwyczaj łagodny u dzieci, może być znacznie cięższy u dorosłych i osób z obniżoną odpornością, niosąc ze sobą ryzyko poważnych powikłań. Kluczowe dla łagodzenia objawów i zapobiegania komplikacjom jest odpowiednie postępowanie, w tym nowoczesna pielęgnacja skóry.
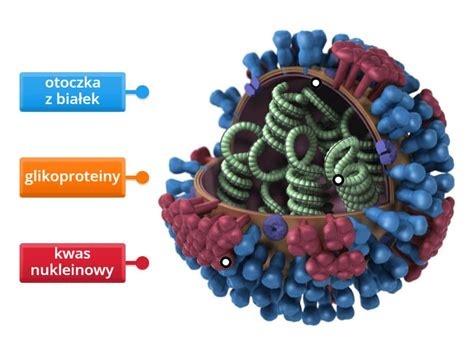
Co to jest ospa wietrzna i kto choruje?
Pierwszy kontakt z wirusem VZV prowadzi do ospy wietrznej. Po jej przebyciu organizm wykształca przeciwciała, które zapewniają trwałą odporność, jednak patogen pozostaje w organizmie, ukryty w zwojach nerwowych w formie latentnej. Może się on uaktywnić w sprzyjających warunkach (np. przy obniżonej odporności) jako półpasiec. Na ospę można zachorować w każdym wieku, choć najczęściej diagnozuje się ją u dzieci w wieku przedszkolnym (3-9 lat).
Przebieg ospy wietrznej u dzieci i dorosłych
Im później dojdzie do zakażenia wirusem, tym przebieg ospy jest zazwyczaj cięższy. Dzieci zwykle przechodzą ospę typowo, dość łagodnie i bez powikłań. U dorosłych objawy są cięższe, a ryzyko powikłań większe. Szczególnie niebezpieczna jest ospa u kobiet w ciąży, ponieważ wirus przenika przez łożysko i może uszkodzić płód, prowadząc do ospy wrodzonej, objawiającej się m.in. niską masą urodzeniową, zmianami neurologicznymi, skórnymi czy niedorozwojem kończyn.
Grupy wysokiego ryzyka
Wysokie ryzyko ciężkiego przebiegu ospy występuje u:
- osób, które wcześniej nie chorowały i nie były szczepione,
- dorosłych (zwłaszcza powyżej 20. roku życia),
- kobiet w ciąży (szczególnie w II i III trymestrze),
- osób z obniżoną odpornością (np. z niedoborami odporności komórkowej, zakażonych HIV, w trakcie przewlekłej sterydoterapii, przed leczeniem immunosupresyjnym lub chemioterapią),
- noworodków matek, które zachorowały na ospę w ciągu 5 dni przed porodem lub do 48 godzin po nim.
Jak dochodzi do zakażenia i jaki jest okres zakaźności?
Ospa wietrzna jest chorobą bardzo zakaźną. Do zakażenia dochodzi drogą kropelkową i powietrzną ("z wiatrem") lub poprzez kontakt z wydzieliną z pęcherzyków, ewentualnie przez łożysko. Wirus może rozprzestrzeniać się z ruchem powietrza na odległość nawet kilkudziesięciu metrów od osoby chorej. Dla osoby nieuodpornionej niebezpieczny jest kontakt nie tylko z chorymi na ospę, ale także na półpaśca. Bezpośrednia droga zakażenia polega na kontakcie z przedmiotami osoby chorej (sztućce, naczynia, ręczniki, zabawki), na których znajdują się pozostałości wydzieliny z pęcherzyków skórnych.
Co powoduje ospę wietrzną? | Program Dr. Binocs | Najlepsze filmy edukacyjne dla dzieci | Peekaboo Kidz
Okres wylęgania i zakaźności
Czas wylęgania choroby jest długi i wynosi od 10 do 21 dni (średnio 14 dni), choć u osób z obniżoną odpornością może wydłużyć się nawet do 4 tygodni. Chory zakaża już na około 1-2 doby przed pojawieniem się charakterystycznej wysypki (czyli kiedy jeszcze nie wiadomo o ospie), aż do czasu przyschnięcia wszystkich wykwitów. Całkowity czas trwania ospy wietrznej wynosi zwykle 7 do 10 dni, a ryzyko zachorowania po kontakcie z wirusem jest bardzo duże, sięgając nawet 90% u osób podatnych. Co ważne, wirus ospy nie przeżywa na ubraniach czy skórze osoby, która miała kontakt z chorym - kontakt z kontaktem nie niesie ze sobą ryzyka zakażenia.
Objawy i przebieg ospy wietrznej
Ospa wietrzna zazwyczaj zaczyna się złym samopoczuciem, któremu może towarzyszyć gorączka (u dorosłych może sięgać nawet 40°C) i ból głowy. U dorosłych często pojawia się również utrata apetytu, zmęczenie i nudności. Zazwyczaj w drugiej dobie choroby pojawia się najbardziej charakterystyczny symptom - wysypka pęcherzykowa.
Charakterystyka wysypki
Wysypka w ospie:
- pojawia się na całym ciele, nieregularnie, w tym na owłosionej skórze głowy, tułowiu, twarzy i błonach śluzowych (jama ustna, okolice odbytu, wargi sromowe, a rzadziej powieki, spojówki, rogówka oka),
- wykwity na skórze początkowo mają postać czerwonych plamek, następnie przechodzą w grudki i pęcherzyki wypełnione treścią surowiczą, kolejny etap to mętnienie płynu w krostkach, które ostatecznie zaczynają wysychać i przekształcać się w strupki,
- w jednym czasie na skórze znajdują się wykwity z różnych faz (plamki, grudki, pęcherzyki, krosty, strupy), ponieważ ich wysyp następuje falami (skóra wygląda jak gwiaździste niebo),
- wykwity są bardzo swędzące, co jest efektem reakcji organizmu na rozwijające się zmiany skórne i naturalnego etapu gojenia pęcherzyków,
- zdrapywane mogą pozostawić trwały ślad na skórze (blizny, ubytki w naskórku).
Całkowite ustąpienie zmian skórnych może zająć 2-3 tygodnie. Przy krostach w jamie ustnej dzieci często mają problemy z połykaniem, co może prowadzić do braku apetytu i odwodnienia.
Ospa a przeziębienie
Ospa wietrzna osłabia układ immunologiczny, szczególnie u dzieci. Jeśli w tym czasie dojdzie do infekcji górnych dróg oddechowych (katar, kaszel, ból gardła), organizm może mieć trudność z jednoczesnym zwalczaniem obu zakażeń. W większości przypadków łagodne przeziębienie nie jest niebezpieczne, ale wymaga bacznej obserwacji ze względu na ryzyko nadkażeń bakteryjnych lub nasilenia objawów ospy.
Leczenie ospy wietrznej: Nowoczesne podejście do pielęgnacji
Leczenie ospy wietrznej sprowadza się głównie do postępowania objawowego i wspierania organizmu w walce z infekcją. Ważny jest odpoczynek i picie dużych ilości płynów. Pacjent powinien przebywać w domu do czasu, aż wszystkie zmiany skórne zaschną w strupki, aby nie zarażać innych.
Łagodzenie gorączki i bólu
U dzieci gorączkę należy obniżać preparatami na bazie paracetamolu. Należy bezwzględnie unikać leków z grupy niesteroidowych leków przeciwzapalnych (NLPZ), takich jak ibuprofen, ponieważ ich stosowanie może zwiększać ryzyko poważnych nadkażeń bakteryjnych, w tym zapalenia powięzi.
Kluczowy punkt: Natłuszczanie i nawilżanie skóry
Najnowsze zalecenia jednoznacznie wskazują, że tradycyjne metody, takie jak zasypki i pudry płynne, powinny odejść do lamusa. Mogą one maskować obraz zmian skórnych i stwarzać idealne środowisko do namnażania się bakterii, zwiększając ryzyko nadkażeń. Zamiast tego, współczesna pielęgnacja skupia się na utrzymaniu czystości skóry, łagodzeniu świądu i jej nawilżaniu.
Codzienna higiena i odkażanie
Codzienne, krótkie kąpiele lub prysznice w letniej (maks. 37°C) lub chłodnej wodzie są niezwykle ważne. Nie tylko łagodzą świąd, ale także zmniejszają ryzyko wtórnych infekcji bakteryjnych. Skórę należy delikatnie myć wodą z mydłem lub innym preparatem myjącym, bez użycia gąbki czy myjki, aby nie naruszać pęcherzyków. Po kąpieli skórę należy ostrożnie osuszyć, przykładając ręcznik, a nie pocierając. Do kąpieli można dodać kilka kryształków nadmanganianu potasu (aby woda zabarwiła się na jasnoróżowy kolor), który działa odkażająco i przyspiesza gojenie, pamiętając, aby wcześniej rozpuścić kryształki w szklance wody, by uniknąć poparzeń.
Alternatywnie, do odkażania wykwitów można stosować preparat odkażający z oktenidyną lub wodny roztwór gencjany, które nieco przyspieszają ich przysychanie. Na zmiany w okolicy krocza poleca się stosować żel z lidokainą.
Nawilżanie i łagodzenie świądu
Ospa wietrzna często powoduje wysuszenie i podrażnienie skóry, dlatego bardzo ważne jest, aby codziennie stosować zabiegi nawilżające i natłuszczające. Pomocne są:
- Emolienty - preparaty nawilżające, które tworzą barierę ochronną i zapobiegają utracie wody.
- Oleje naturalne - np. olej kokosowy lub migdałowy, mogą nawilżać i chłodzić skórę.
- Pianki i żele mentolowe - zapewniają uczucie chłodu i łagodzą świąd.
- Preparaty z pantenolem, alantoiną lub cynkiem - działają łagodząco, regenerująco i przyspieszają gojenie.
- Leki przeciwhistaminowe doustne (np. zawierające dimetynden, hydroksyzynę - dostępne na receptę lub bez) - mogą przynieść ulgę w intensywnym swędzeniu.
Należy unikać maści z kortykosteroidami.
Unikanie drapania i zapobieganie bliznom
Intensywne swędzenie jest jednym z najbardziej dokuczliwych objawów. Drapanie wykwitów i zeskrobywanie strupków to główna przyczyna powstawania trwałych blizn i nadkażeń bakteryjnych. Aby temu zapobiec:
- Nie drap zmian - to najważniejsza zasada.
- Stosuj zalecone środki przeciwświądowe.
- Dzieciom należy krótko obcinać paznokcie, a małym dzieciom zakładać bawełniane rękawiczki (zwłaszcza na noc).
- Często zmieniaj ubrania i pościel.
Leki przeciwwirusowe (acyklowir)
Leczenie przeciwwirusowe acyklowirem jest zalecane wyłącznie u chorych z grup ryzyka (np. pacjenci z niedoborem odporności, dorośli, nastolatki powyżej 12. roku życia, osoby z ciężkim przebiegiem choroby). W pozostałych przypadkach nie jest ono rutynowo rekomendowane, aby nie doprowadzić do oporności wirusa na ten lek. Acyklowir podany w ciągu 24 godzin od wystąpienia objawów może łagodzić przebieg ospy (zmniejsza liczbę wykwitów, skraca czas trwania choroby). Decyzję o podaniu leku przeciwwirusowego zawsze podejmuje lekarz, oceniając stosunek korzyści do ryzyka.
Powikłania po ospie wietrznej
Powikłania po ospie występują rzadko, zwłaszcza u dzieci. Ich ryzyko wzrasta u dorosłych oraz osób z obniżoną odpornością. Do najczęściej obserwowanych powikłań zalicza się:
- bakteryjne zapalenie skóry (w tym ropowica, róża, a nawet sepsa w ciężkich przypadkach),
- zapalenie ucha środkowego,
- zapalenie płuc (szczególnie groźne u kobiet ciężarnych i palaczy),
- zapalenie opon mózgowo-rdzeniowych i mózgu (w tym ostra ataksja móżdżkowa),
- małopłytkowość,
- zapalenie wątroby, nerek, stawów, mięśnia sercowego, wyrostka robaczkowego, trzustki, jąder,
- zapalenie różnych części oka (np. tęczówki, naczyniówki, ciałka rzęskowego).
W przypadku nietypowego przebiegu ospy lub podejrzenia powikłań, niezbędna jest pilna konsultacja z lekarzem.
Zapobieganie ospie wietrznej: Szczepienia
Najskuteczniejszym sposobem zapobiegania ospie wietrznej i związanym z nią powikłaniom są szczepienia ochronne. Szczepionka zawiera żywy, odpowiednio osłabiony wirus ospy i półpaśca (atenuowany wirus ospy wietrznej i półpaśca).
Skuteczność i zasady szczepienia
Szczepionka wykazuje bardzo dużą skuteczność - po podaniu dwóch dawek sięga 98% (po jednej dawce 80-85%). Zwykle podaje się ją w dwóch dawkach, w odstępach co najmniej 6 tygodni, a maksimum 3 miesięcy. Szczepić można dzieci powyżej 9. miesiąca życia. Nie ma górnej granicy wieku. U pacjentów, którzy zachorowali pomimo szczepienia, obserwuje się znacznie łagodniejszy przebieg choroby.
Wbrew obiegowym mitom, szczepienie nie chroni tylko na 10 lat. Badania naukowe wskazują na utrzymywanie się wysokiego stężenia swoistych przeciwciał i odpowiedzi komórkowej przez 20 lat po szczepieniu. Dodatkowo, jeśli odpowiedź immunologiczna po szczepieniu wygasałaby u wszystkich osób szczepionych, doszłoby do wzrostu liczby zachorowań i coraz cięższego przebiegu choroby w miarę upływu lat, a taka sytuacja nie ma miejsca.
Dla kogo szczepienie jest zalecane/refundowane?
Szczepienie przeciwko ospie wietrznej należy do szczepień zalecanych (płatnych) w Programie Szczepień Ochronnych. Jest jednak obowiązkowe i nieodpłatne dla:
- dzieci do ukończenia 12. roku życia z upośledzeniem odporności (np. z ostrą białaczką limfoblastyczną w remisji, zakażonych HIV, przed leczeniem immunosupresyjnym lub chemioterapią),
- zdrowych dzieci do ukończenia 12. roku życia z otoczenia tych pacjentów, które nie chorowały na ospę wietrzną,
- dzieci przebywających w żłobkach lub klubach dziecięcych oraz innych placówkach opiekuńczych.

"Ospa party" - dlaczego to niebezpieczne?
Celowe zakażanie dziecka jakimkolwiek drobnoustrojem (tzw. „ospa party”) jest bardzo złym pomysłem i niesie za sobą realne ryzyko ciężkiego przebiegu choroby oraz groźnych dla życia powikłań. Ospa to nie loteria, a jej skutki mogą być tragiczne.
Ważne wskazówki dla rodziców i opiekunów
Jeśli podejrzewasz u swojego dziecka ospę wietrzną, koniecznie zgłoś to, umawiając się na wizytę lekarską. Przychodnia będzie miała szansę zorganizować wizytę tak, aby nie narażać innych dzieci na zakażenie.
Izolacja chorego
Chore dziecko jest rezerwuarem zakażenia dla innych osób. Należy unikać wychodzenia z chorym dzieckiem, a tym bardziej omijać duże skupiska ludzi. Izolacja jest kluczowa, aby nie narażać osób z upośledzoną odpornością lub kobiet w ciąży, które nie chorowały wcześniej na ospę. Z ospą wietrzną nie wolno wchodzić na pokład samolotu, ponieważ zamknięty obieg powietrza mógłby przyczynić się do zakażenia niemal wszystkich wrażliwych pasażerów.
Kiedy zgłosić się do lekarza?
Konsultacji lekarskiej wymaga:
- pogorszenie samopoczucia,
- brak poprawy po kilku dniach choroby,
- trudności w oddychaniu,
- znaczne osłabienie, nadmierna senność,
- bóle głowy, które nie ustępują po przyjęciu paracetamolu,
- krwotoczna wysypka,
- niezdolność do przyjmowania płynów z powodu wykwitów w jamie ustnej (możliwa hospitalizacja).
tags: #kiedy #natluszczac #ospe