Alergie skórne, takie jak egzema kontaktowa czy podrażnieniowe kontaktowe zapalenie skóry, mogą być spowodowane przez różnorodne alergeny i substancje drażniące obecne w codziennych przedmiotach, w tym w odzieży. Zrozumienie mechanizmów powstawania tych reakcji oraz wdrożenie odpowiednich środków zapobiegawczych jest kluczowe dla minimalizowania dyskomfortu i zapobiegania dalszym problemom zdrowotnym.
Egzemy kontaktowe i podrażnieniowe zapalenia skóry
Po zdiagnozowaniu egzemy kontaktowej, podrażnieniowego kontaktowego zapalenia skóry, zidentyfikowaniu danego alergenu oraz substancji drażniącej należy podjąć środki zapobiegawcze. Tym sposobem możliwe jest zminimalizowanie obecności tego alergenu lub substancji drażniącej w odzieży.
Wybór odpowiedniej odzieży i pielęgnacja
Zgodnie z przyjętą zasadą w przypadku egzemy i wrażliwej skóry, należy wybierać naturalne materiały, takie jak bawełna, i luźne kroje ubrań tak, aby maksymalnie ograniczyć pocenie się i ocieranie. Nie zapominaj o praniu nowych ubrań przed założeniem, aby usunąć pozostałości barwników lub innych potencjalnie drażniących czy uczulających substancji chemicznych.
Czynniki nasilające zmiany skórne
Należy pamiętać, że wielu pacjentów cierpi z powodu nasilania zmian skórnych przez np. trudne warunki pogodowe, pot, stres, pyłki, jedzenie itp. Zawsze najlepiej jest mieć w zanadrzu skuteczne środki lecznicze, aby szybko zwalczyć dyskomfort.

Alergie zawodowe i środki ochrony indywidualnej
Niektóre środki ochrony indywidualnej, które mają długotrwały kontakt ze skórą, mogą same powodować alergie skórne. W przypadku alergii zawodowej kluczowa jest konsultacja z lekarzem medycyny pracy, a w razie potrzeby dostosowanie lub zmiana stanowiska pracy oraz wdrożenie odpowiednich środków zapobiegawczych, takich jak środki ochrony indywidualnej czy wentylacja.
Alergia a służba w służbach mundurowych
Pytanie dotyczące możliwości służby w Państwowej Straży Pożarnej (PSP) dla alergików jest często zadawane. Podczas badań lekarskich przed przyjęciem do PSP nie wykonuje się testów antyalergicznych. Kandydat do służby powinien być świadomy swoich alergii i potencjalnych czynników uczulających związanych ze specyfiką pracy w PSP. W przypadku trądziku, który często pojawia się u młodych osób, nie jest on zazwyczaj przeszkodą w rekrutacji, pod warunkiem, że można zminimalizować jego widoczność lub wyleczyć przed rozpoczęciem służby.
Alergia, w zależności od jej rodzaju i nasilenia, może być istotnym czynnikiem branym pod uwagę przez lekarza orzekającego o zdolności do służby. Alergia na pyłki traw, choć uciążliwa, może być kontrolowana za pomocą leków. Ostateczna decyzja o dopuszczeniu do służby zależy od lekarza medycyny pracy, który przeprowadza wywiad i ocenia stan zdrowia kandydata.
Statystyka zawodowych chorób skóry
W Polsce odnotowuje się kilkaset przypadków zawodowych chorób skóry rocznie, jednak dane te mogą nie odzwierciedlać rzeczywistej skali problemu ze względu na niski poziom diagnostyki. W porównaniu z innymi krajami europejskimi, takimi jak Niemcy, gdzie w 2001 roku odnotowano ponad 19 tysięcy przypadków, polskie statystyki wydają się zaniżone. Choroby skóry stanowią w Europie Zachodniej czołową grupę chorób zawodowych, a ich liczba stale rośnie, podczas gdy zapadalność na inne choroby zawodowe ma tendencję malejącą.
Przesunięcie w gałęziach przemysłu
Obserwuje się wyraźne przesunięcie liczby odnotowanych przypadków zawodowych chorób skóry z tradycyjnie "brudnych" gałęzi przemysłu (górnictwo, hutnictwo) do sektorów takich jak przemysł elektroniczny, spożywczy, medycyna czy fryzjerstwo. Osoby narażone na kontakt z chłodziwami rozcieńczalnymi w wodzie również stanowią poważną grupę ryzyka. Szacuje się, że nawet do 40% pracowników może doświadczyć problemów skórnych w trakcie swojej kariery zawodowej.
Budowa i funkcja skóry
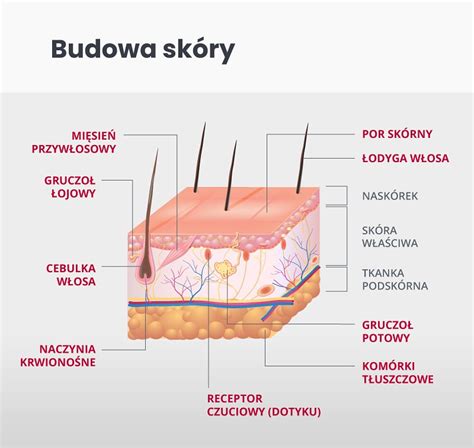
Skóra jest kluczowym organem ochronnym organizmu, zabezpieczającym przed działaniem bodźców zewnętrznych. Zewnętrzna warstwa naskórka, tzw. warstwa zrogowaciała (stratum corneum), o grubości zaledwie 0,01 mm, stanowi barierę ochronną przed substancjami i drobnoustrojami, a także zapobiega utracie płynów ustrojowych.
Czynniki ryzyka dla skóry
Ochrona skóry, zwłaszcza dłoni, jest niezwykle ważna, ponieważ 95% zawodowych chorób skóry to uczulenia i podrażnienia występujące właśnie na dłoniach. Głównym zagrożeniem są czynniki chemiczne obecne w miejscu pracy. Skóra ludzka jest zdolna do wchłaniania substancji rozpuszczalnych zarówno w tłuszczach, jak i w wodzie. Szkodliwe substancje drażniące, zawarte np. w emulsjach smarujących, chłodzących, farbach czy lakierach, mogą przenikać w głąb skóry, dostawać się do krwiobiegu i osadzać w narządach wewnętrznych, prowadząc do ich uszkodzenia, a nawet zmian nowotworowych.
Szczególnie łatwo przez skórę przenikają węglowodory aromatyczne (benzen, toluen, ksylen), alifatyczne (benzyna, nafta), aromatyczne aminy, związki nitrowe, fenole, insektycydy fosforoorganiczne, disiarczek węgla czy tetraetylek ołowiu. Stan skóry, jej grubość, wiek, temperatura i wilgotność otoczenia wpływają na łatwość wchłaniania substancji chemicznych. Wszelkie urazy, skaleczenia, oparzenia i alergie zwiększają podatność skóry na wchłanianie szkodliwych substancji.
Nie tylko substancje toksyczne są zagrożeniem. Roztwory wodne, takie jak mydło, chlorek sodowy, detergenty czy środki czyszczące, mogą powodować odtłuszczenie, macerację i podrażnienia, prowadząc do mikrourazów, wyprysków i owrzodzeń. Długotrwałe noszenie rękawic gumowych, np. chirurgicznych, może prowadzić do rozmoczenia naskórka pod wpływem potu.
Inne czynniki ryzyka obejmują:
- Substancje chemiczne: kwasy, zasady, rozpuszczalniki i detergenty, które mogą powodować oparzenia, podrażnienia lub alergie.
- Skrajne temperatury: praca w wysokich lub niskich temperaturach zwiększa ryzyko oparzeń lub odmrożeń.
- Promieniowanie UV: długotrwała ekspozycja na światło słoneczne, szczególnie w przemyśle budowlanym i rolniczym.
- Czynniki fizyczne: urazy mechaniczne, takie jak uderzenia, tarcie czy nacisk.
Ochrona skóry w miejscu pracy
Podstawą ochrony skóry w miejscu pracy jest ocena ryzyka i określenie szkodliwego działania czynnika na skórę. Pracodawca ma obowiązek podjęcia odpowiednich i skutecznych środków w celu ograniczenia narażenia skóry. Środki ochrony indywidualnej stosuje się, gdy inne metody likwidacji lub ograniczenia zagrożenia okazały się nieskuteczne lub niewystarczające.
Środki zapobiegawcze i środki ochrony indywidualnej
Dobór i zastosowanie środków zapobiegawczych opiera się na ocenie ryzyka. Pracodawca jest zobowiązany do przeprowadzania oceny i dokumentowania ryzyka zawodowego oraz stosowania niezbędnych środków profilaktycznych. Dyrektywa 89/656/EWG zalicza kremy i maści ochronne do środków ochrony indywidualnej, które są objęte polską normą PN-88/Z-08054 „Dermatologiczne środki ochrony osobistej. Klasyfikacja i wymagania”. Norma PN-N-18002:2000 "Systemy zarządzania bezpieczeństwem i higieną pracy. Ogólne wytyczne do oceny ryzyka zawodowego" przedstawia zasady oceny ryzyka zawodowego na różnych stanowiskach pracy.
W sytuacjach, gdy pracownicy są narażeni na działanie szkodliwych substancji przenikających przez skórę, a nie istnieją ustalone najwyższe dopuszczalne stężenia (NDS), przy ocenie ryzyka należy uwzględnić charakter działania tych substancji w kontakcie ze skórą. Zwykle zagrożenie wiąże się z możliwością bezpośredniego zetknięcia się skóry z danymi substancjami, np. w wyniku polania lub opryskania. Skuteczność środków zapobiegawczych musi podlegać ciągłej weryfikacji i być dostosowywana do zmieniających się okoliczności.
Cel i zakres stosowania środków ochrony skóry
Zalecenia dotyczące ochrony skóry obejmują nie tylko wybór odpowiednich środków, ale także ich używanie i określenie skuteczności. Najbardziej efektywnym sposobem zabezpieczenia skóry rąk przed substancjami szkodliwymi są rękawice ochronne. Należy jednak pamiętać, że nie na wszystkich stanowiskach pracy używanie rękawic jest dozwolone ze względu na ryzyko uszkodzenia dłoni przez elementy wirujące maszyn. Noszenie szczelnych rękawic może być niewygodne i szkodliwe w dłuższej perspektywie. Rękawice zazwyczaj nie są używane podczas precyzyjnych czynności.
Stosowanie środków ochrony skóry nie zapewnia pełnej ochrony mechanicznej, termicznej czy przed urazami, jak w przypadku rękawic. Ważne jest również ograniczenie ryzyka przenikania przez skórę związków chemicznych o dużych cząsteczkach oraz zapewnienie odpowiedniego pokrycia skóry dłoni.
Skutki niewłaściwej ochrony skóry
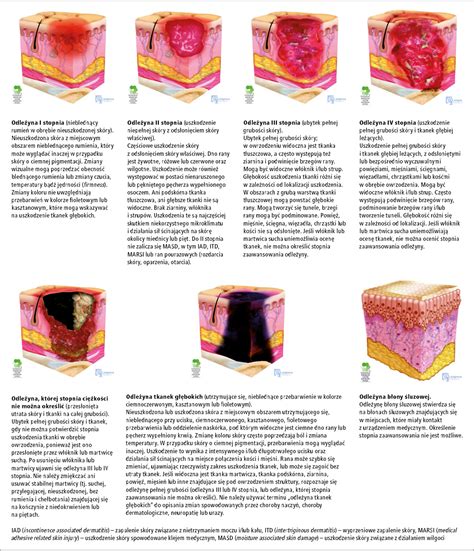
Pierwsze objawy pogarszania się stanu skóry to suchość, szorstkość, zaczerwienienie i świąd. Brak ochrony skóry może prowadzić do wystąpienia tych objawów, w takich przypadkach należy skonsultować się z lekarzem. Szkodliwe substancje obecne na stanowisku pracy i długotrwały kontakt z nimi prowadzą początkowo do przesuszenia naskórka, czasami do wyprysku kontaktowego, który nieleczony może przerodzić się w zawodowe choroby skóry, stanowiące poważne zagrożenie dla zdrowia, a nawet życia pracownika.
Ponieważ większość tych procesów jest wieloletnia, zarówno pracownicy, jak i pracodawcy często nie zdają sobie sprawy z zagrożeń i konsekwencji. Oprócz widocznych zmian skórnych, dochodzi do odkładania się niebezpiecznych związków w narządach wewnętrznych, co w przyszłości może skutkować chorobami płuc, nerek, wątroby, a nawet chorobami nowotworowymi.
Rola higieny w ochronie przed ryzykiem zawodowym
Zawodowe choroby skóry często powstają wskutek niewłaściwego sposobu czyszczenia skóry. Każde mycie i usuwanie brudu powinno być staranne, a środek czyszczący powinien być skuteczny i jednocześnie przyjazny dla skóry. Niestety, pracodawcy często pomijają względy dermatologiczne przy wyborze środków czystości, kierując się głównie ceną. W wielu przypadkach wystarczyłby mniej agresywny, a bezpieczniejszy dla skóry produkt.
Zdarza się również, że uporczywe zabrudzenia usuwane są w sposób prymitywny i niebezpieczny, np. przy użyciu piasku, trocin, pumeksu, wybielaczy chemicznych czy rozpuszczalników. Należy dobierać środki czyszczące w zależności od stopnia zabrudzenia i preferować te zawierające naturalne środki ścierne.
Jak chronić skórę w miejscu pracy?
Podstawowym sposobem zabezpieczenia pracowników przed urazami skóry jest dostarczenie odpowiednio dobranych środków ochrony osobistej. Ważne jest również unikanie nadmiernego narażania na wpływ szkodliwych czynników oraz dbanie o regularną codzienną higienę i regenerację skóry. Urazy związane ze skórą stanowią istotną część chorób zawodowych, dlatego ochrona w tym zakresie jest kluczowa.
Wstrząs anafilaktyczny - nagłe zagrożenie życia
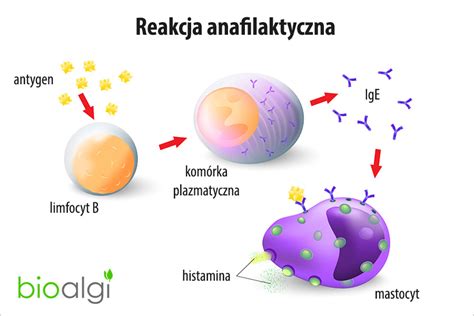
Wstrząs anafilaktyczny to ciężka, szybko rozwijająca się reakcja nadwrażliwości na czynnik wyzwalający (np. pokarm, jad owadów), charakteryzująca się gwałtownym spadkiem ciśnienia tętniczego krwi, zagrażającym życiu. Najczęstszym mechanizmem jego powstawania jest uczulenie na alergen, prowadzące do reakcji IgE-zależnej i pobudzenia komórek tucznych, które wydzielają substancje takie jak histamina i tryptaza, powodując objawy wstrząsu.
Wstrząs anafilaktyczny występuje u około 1-3% populacji rocznie, częściej u osób młodych i kobiet. Najczęstsze przyczyny u dorosłych to leki, pokarmy i jady owadów, a u dzieci - pokarmy, jady owadów i leki. Po zadziałaniu czynnika wyzwalającego objawy pojawiają się zazwyczaj w ciągu kilku minut do 30 minut i mogą samoistnie ustępować, ale zdarzają się również nawroty.
Objawy wstrząsu anafilaktycznego
U około 80-90% chorych objawy wstrząsu poprzedzają zmiany skórne, takie jak wysypka (pokrzywka). Gwałtowny spadek ciśnienia tętniczego dotyczy 1/3 chorych. Skóra jest chłodna, blada i spocona. Może dojść do utraty przytomności, a nawet zgonu, najczęściej w wyniku obrzęku tkanek gardła prowadzącego do zamknięcia krtani i niemożności oddychania.
Choroby sprzyjające powikłaniom wstrząsu anafilaktycznego to alergia na orzeszki ziemne, choroby układu oddechowego (zwłaszcza źle leczona astma) oraz choroby układu krążenia. Niektóre leki przyjmowane przez chorego mogą być przyczyną wstrząsu lub utrudniać jego leczenie.
Postępowanie w przypadku wstrząsu anafilaktycznego
W przypadku podejrzenia wstrząsu anafilaktycznego kluczowe jest natychmiastowe wezwanie pogotowia ratunkowego. Należy przerwać narażenie na czynnik wywołujący wstrząs, np. usunąć żądło owada. Jeśli osoba poszkodowana ma przy sobie adrenalinę (w ampułkostrzykawce lub autowstrzykiwaczu), należy ją jak najszybciej podać domięśniowo w przednio-boczną powierzchnię uda. Podczas oczekiwania na pomoc, chorego należy ułożyć w pozycji leżącej z uniesionymi nogami. W razie zatrzymania oddechu lub krążenia należy podjąć akcję reanimacyjną.
Pierwsza pomoc i leczenie
Każdy przypadek wstrząsu anafilaktycznego wymaga obserwacji w szpitalu. Leczenie polega przede wszystkim na jak najszybszym podaniu adrenaliny. Leki przeciwhistaminowe i glikokortykosteroidy mają znaczenie drugorzędne i służą przeciwdziałaniu narastaniu objawów oraz zapobieganiu nawrotom. W przypadku duszności stosuje się leki rozszerzające oskrzela, a w celu przeciwdziałania niedotlenieniu - tlen.
W sytuacjach utrudnionego oddychania z powodu obrzęku gardła może być konieczna intubacja lub konikotomia. Dożylne podawanie płynów pomaga utrzymać prawidłowe ciśnienie tętnicze. U wielu chorych objawy wstrząsu mogą cofnąć się samoistnie, jednak u niektórych może dojść do jego narastania lub zgonu.
Masz prawo pomóc - podanie adrenaliny, to proste i bezpieczne
Diagnostyka i profilaktyka anafilaksji
Po opanowaniu objawów wstrząsu anafilaktycznego, jeśli czynnik wywołujący nie jest znany, wskazana jest diagnostyka alergologiczna. Lekarz alergolog może wykonać testy skórne lub próby prowokacyjne z alergenem. Pacjent powinien unikać znanych czynników wywołujących reakcję i nosić przy sobie preparat adrenaliny oraz pisemną informację o swoich alergiach.
Profilaktyka wstrząsu anafilaktycznego polega przede wszystkim na unikaniu czynników go wywołujących oraz edukacji na temat anafilaksji, ryzyka nawrotów i samodzielnego stosowania zastrzyków z adrenaliną. Chory powinien być świadomy możliwości nawrotu objawów i prowadzić normalne życie, ale z zachowaniem odpowiednich środków ostrożności.
Alergia na ubrania
Alergie na ubrania, znane również jako dermatoza kontaktowa wywołana tekstyliami, stają się coraz częstszym problemem. Swędzenie, zaczerwienienie, łuszczenie się skóry czy wysypka po założeniu odzieży mogą mieć różne źródła.
Przyczyny alergii na ubrania
Często winne są tkaniny syntetyczne, takie jak poliester, nylon czy akryl, które blokują cyrkulację powietrza i zatrzymują wilgoć, sprzyjając przegrzewaniu i nadmiernej potliwości. Również barwniki i chemikalia stosowane w produkcji odzieży, np. formaldehyd, mogą wywoływać podrażnienia. Kleje, substancje garbujące oraz metalowe elementy, takie jak guziki zawierające nikiel, mogą powodować alergiczne reakcje skórne.
Połączenie ciasno przylegającej odzieży i potu może prowadzić do podrażnień przez tarcie (tzw. otarcie naskórka). Szorstkie szwy i sztuczne podszewki mogą powodować mechaniczne podrażnienia i otarcia.
Objawy i grupy ryzyka
Objawy alergii na ubrania mogą pojawić się już kilka godzin po założeniu ubrania lub po kilku dniach czy tygodniach. Zmiany zazwyczaj lokalizują się w miejscach, gdzie ubranie mocniej przylega do skóry. Bardziej narażone są kobiety noszące ciasne ubrania oraz osoby z nadwagą, które łatwiej się przegrzewają i pocą. Problem dotyczy również osób pracujących w gorących, wilgotnych warunkach.
Jak dbać o skórę i jakie ubrania wybierać?
W przypadku reakcji alergicznej należy przestać nosić ubrania wywołujące podrażnienie. Skóra zazwyczaj regeneruje się w ciągu kilku tygodni. W przypadku uciążliwych objawów lekarz może zalecić leki przeciwhistaminowe, kremy nawilżające lub sterydowe. Domowe sposoby, takie jak kąpiele w płatkach owsianych, mogą łagodzić podrażnienia.
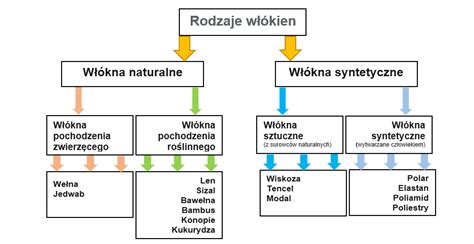
Zaleca się wybieranie odzieży z naturalnych włókien, takich jak bawełna, len, jedwab, modal czy tencel, które pozwalają skórze swobodnie oddychać i zapobiegają przegrzewaniu oraz nadmiernej potliwości. Odzież z silnymi zapachami chemicznymi może zawierać substancje wywołujące alergie, dlatego warto wybierać produkty z certyfikatami ekologicznymi lub po prostu unikać intensywnych zapachów.