Wprowadzenie
Zaburzenia lękowe i depresja to dwa powszechnie występujące zaburzenia psychiczne, które dotykają głównie osoby dorosłe. Choć mogą wykazywać podobne objawy, są to odrębne jednostki chorobowe wymagające zróżnicowanych metod diagnostycznych i terapeutycznych.
Zaburzenia Lękowe
Zaburzenia lękowe to grupa schorzeń charakteryzujących się nadmiernym i niekontrolowanym uczuciem niepokoju, strachu i lęku. Mogą one wpływać na różne sfery życia, w tym na funkcjonowanie społeczne, zawodowe i osobiste.
Przykłady Zaburzeń Lękowych
- Fobia społeczna: Charakteryzuje się silnym lękiem przed sytuacjami społecznymi, obawą przed krytyką lub oceną ze strony innych ludzi.
- Zaburzenie stresu pourazowego (PTSD): Jest wynikiem traumatycznego doświadczenia, takiego jak wypadek, przemoc lub wojna.
Zaburzenia lękowe mogą znacząco wpływać na życie osoby dotkniętej chorobą, prowadząc do ograniczeń w codziennych czynnościach, trudności w relacjach międzyludzkich, problemów ze zdrowiem fizycznym i innych negatywnych konsekwencji.
Leczenie zaburzeń lękowych może obejmować terapię psychologiczną, farmakoterapię lub kombinację obu metod, w zależności od indywidualnych potrzeb pacjenta.
Depresja
Depresja jest poważnym zaburzeniem psychicznym, które wpływa na nastrój, myśli i ogólne funkcjonowanie osoby. Osoby cierpiące na depresję często doświadczają uczucia przygnębienia, smutku, utraty zainteresowania życiem i braku energii.
Depresja a Zaburzenia Lękowe
Chociaż zaburzenia lękowe i depresja mogą mieć podobne objawy, kluczową różnicą jest dominujące uczucie. W przypadku zaburzeń lękowych najbardziej uderzające jest uczucie lęku i niepokoju, podczas gdy w depresji dominuje smutek i beznadzieja. Osoby z zaburzeniami lękowymi często mają również większe problemy z kontrolowaniem emocji i reakcji na stres.
Leczenie zaburzeń lękowych i depresji zależy od stopnia ciężkości choroby oraz indywidualnych potrzeb pacjenta. Terapia psychologiczna, w szczególności terapia poznawczo-behawioralna, może pomóc w identyfikacji myśli i zachowań podtrzymujących chorobę. Leki przeciwdepresyjne i przeciwlękowe są stosowane w celu łagodzenia objawów.
Zespół Stresu Pourazowego (PTSD)
Zespół stresu pourazowego (PTSD) to zaburzenie psychiczne, które rozwija się w odpowiedzi na silne, traumatyczne wydarzenia. Mogą to być sytuacje takie jak śmierć bliskiej osoby, gwałt, działania wojenne, wypadki czy klęski żywiołowe.
Przyczyny PTSD
PTSD może pojawić się po nagłym zdarzeniu lub po długotrwałej traumie, na przykład doświadczonej w dzieciństwie. Do przyczyn rozwoju PTSD zalicza się:
- Bycie ofiarą: poważnego wypadku, napaści seksualnej lub fizycznej, przemocy, tortur, porwania.
- Bycie świadkiem: śmierci bliskiej osoby, katastrofy naturalnej, działań wojennych.
- Doświadczenie: traumy w dzieciństwie, chorób zagrażających życiu.
Pierwsze wzmianki o wpływie traumatycznych wydarzeń na zdrowie psychiczne sięgają czasów starożytnych. W XX wieku PTSD był znany pod różnymi nazwami, takimi jak "szok pociskowy" czy "zmęczenie bojowe".
Objawy PTSD
Objawy PTSD mogą mieć charakter psychiczny i fizyczny, pojawiając się natychmiast po traumie lub z opóźnieniem, czasem nawet po latach. Mogą obejmować:
- Retrospekcje (flashbacki): Mimowolne ponowne przeżywanie traumy.
- Natrętne myśli i koszmary senne.
- Poczucie winy i wstydu.
- Utrata zainteresowań i poczucie pustki.
- Zamartwianie się.
- Unikanie miejsc i sytuacji związanych z traumą.
- Utrzymujące się uczucie podenerwowania i napięcia.
- Problemy z koncentracją, przesadna czujność.
- Odczucie odrętwienia i chęć izolowania się od innych.
- Większa reaktywność na bodźce.
- Obniżona zdolność odczuwania przyjemności (anhedonia).
- Lęk, drażliwość i wybuchy gniewu.
- Myśli samobójcze.
Objawom psychicznym mogą towarzyszyć objawy fizyczne, takie jak uporczywy ból, szybsze bicie serca, zwiększona potliwość czy przyspieszony oddech.

Czynniki Ryzyka PTSD
Choć PTSD może wystąpić u każdego, istnieją czynniki zwiększające podatność na jego rozwój:
- Płeć żeńska (kobiety są dwukrotnie bardziej narażone niż mężczyźni).
- Zaburzenia psychiczne występujące w rodzinie.
- Młody wiek podczas doznanej traumy.
- Traumatyczne doświadczenia w dzieciństwie.
- Wcześniejsze epizody depresyjne lub inne zaburzenia psychiczne.
- Niski status ekonomiczny.
- Brak wsparcia ze strony najbliższych.
- Długotrwałe traumatyczne przeżycia połączone z lękiem o życie.
- Cechy osobowości (np. introwersja, neurotyzm).
PTSD może współwystępować z innymi zaburzeniami, takimi jak uzależnienie od alkoholu lub substancji psychoaktywnych, zaburzenia snu, depresja czy dystymia.
PTSD u Dzieci
Dzieci również mogą doświadczać zespołu stresu pourazowego. Objawy u dzieci mogą obejmować strach przed oddzieleniem od rodzica, utratę nabytych umiejętności, problemy ze snem, nowe fobie, odgrywanie traumy poprzez zabawę, bóle bez wyraźnej przyczyny, drażliwość i agresję.
Poporodowy Zespół Stresu Pourazowego
Poporodowy zespół stresu pourazowego może dotyczyć znacznej części kobiet po porodzie, będąc wynikiem powikłań zagrażających życiu matki lub dziecka, czy nieoczekiwanego przebiegu porodu. Objawy mogą obejmować koszmary senne związane z porodem i ataki paniki.
Złożony Zespół Stresu Pourazowego (Complex PTSD)
Złożony PTSD to forma zaburzenia współistniejąca z zaburzeniami osobowości, często diagnozowana u osób, które doświadczyły długotrwałej traumy we wczesnym dzieciństwie, zadanej przez bliskie osoby.
Diagnoza i Leczenie PTSD
Diagnoza PTSD
Diagnostyką PTSD zajmują się psychologowie i psychiatrzy, którzy opierają się na wywiadzie klinicznym, kwestionariuszach i skalach oceny. Kryteria diagnostyczne, zgodnie z klasyfikacją DSM-IV, obejmują:
- Doświadczenie traumatycznego wydarzenia związanego z zagrożeniem życia lub integralności fizycznej.
- Uporczywe przeżywanie traumy na nowo (wspomnienia, sny, flashbacki).
- Unikanie bodźców związanych z traumą i ogólne zmniejszenie reagowania.
- Uporczywe objawy wzmożonego pobudzenia (trudności z zasypianiem, drażliwość, problemy z koncentracją).
W diagnozowaniu pomocne są testy takie jak PCL-C (PTSD check list - civilian version) oraz skala IES-6 (Impact of Event Scale-Revised).
Leczenie PTSD
Leczenie zespołu stresu pourazowego jest skuteczne i przynosi najlepsze efekty, gdy połączona jest psychoterapia z farmakoterapią. W lżejszych przypadkach sama psychoterapia może być wystarczająca.
Psychoterapia PTSD
Najczęściej stosowane metody psychoterapeutyczne to:
- Terapia poznawczo-behawioralna (CBT): Koncentruje się na przepracowaniu traumy i stopniowej zmianie jej postrzegania.
- Terapia EMDR (Eye Movement Desensitization and Reprocessing): Terapia odwrażliwiania i przetwarzania za pomocą ruchu gałek ocznych, która redukuje lęk związany z traumą.
- Terapia rodzinna i grupowa.
Leki na PTSD
W leczeniu PTSD często stosuje się selektywne inhibitory wychwytu zwrotnego serotoniny (SSRI), które są również skuteczne w leczeniu depresji. Wprowadza się również leczenie objawowe, np. w przypadku bezsenności.
Jak Długo Trwa Leczenie PTSD?
Czas trwania leczenia zależy od nasilenia objawów. W przypadkach przewlekłego PTSD terapia może trwać powyżej 6 miesięcy, a farmakoterapia nawet dwa lata. Wiele osób wraca do normalnego funkcjonowania po zakończeniu leczenia.
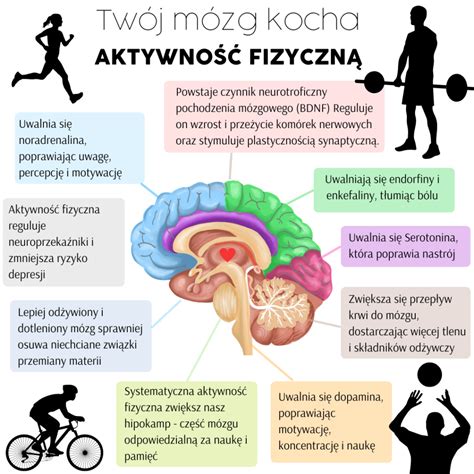
Wpływ Stresu na Mózg i Ciało
Przewlekły, niekontrolowany stres wywiera destrukcyjny wpływ na organizm, prowadząc do zmian w mózgu i chorób somatycznych. Stres może prowadzić do:
- Utraty neuronów w korze przedczołowej, odpowiedzialnej za myślenie, planowanie i kreatywność.
- Uszkodzenia hipokampa, co wiąże się z zaburzeniami emocji i snu.
- Rozrostu jąder migdałowatych, odpowiedzialnych za lęk i agresję.
- Osłabienia neuronów lustrzanych, co wpływa na zdolność empatii.
Zmiany te mogą prowadzić do zaburzeń osobowości, w tym osobowości dyssocjalnej (antyspołecznej).
Mózg w stresie i depresji
Depresja a Stres - Hipoteza Zapalna
Hipoteza zapalna depresji sugeruje, że choroba może powstawać w wyniku przewlekłego stresu psychicznego i fizycznego. Stres aktywuje mechanizmy biochemiczne i hormonalne, prowadząc do stanów zapalnych w organizmie. Obserwuje się obniżenie stężenia cytokin przeciwzapalnych i wzrost cytokin prozapalnych, a także wahania poziomu kortyzolu (hormonu stresu).
Dysbioza Jelitowa a Depresja
W depresji często występuje dysbioza jelitowa, czyli zaburzenie składu mikrobioty jelitowej. Może to prowadzić do wzrostu stanu zapalnego i wpływać na produkcję neuroprzekaźników w mózgu. Bakterie jelitowe produkują neuroprzekaźniki, które mogą oddziaływać na oś jelito-mózg.
Leczenie Depresji i Wsparcie Jelit
W leczeniu depresji kluczowe jest podejście dwutorowe:
- Dieta przeciwzapalna: Wzbogacona o błonnik, kwasy omega-3, cynk, magnez i witaminę B6. Pomocne może być badanie w kierunku nadwrażliwości pokarmowych (np. ImuPro).
- Probiotykoterapia: Wsparcie mikrobioty jelitowej i osi jelito-mózg za pomocą przebadanych klinicznie szczepów bakterii probiotycznych, tzw. psychobiotyków.
Badanie mikrobioty jelitowej pozwala ocenić jej skład i dobrać indywidualne zalecenia probiotykoterapii, co może przyczynić się do poprawy samopoczucia i zmniejszenia negatywnych myśli.
Radzenie Sobie z PTSD i Stresorem
Osoby z PTSD powinny aktywnie szukać wsparcia i unikać izolacji. Ważne jest:
- Korzystanie ze wsparcia otoczenia: Rozmowa z bliskimi, grupami wsparcia.
- Zaangażowanie w pomoc innym: Wolontariat może pomóc odzyskać poczucie kontroli.
- Aktywność fizyczna: Szczególnie ćwiczenia rytmiczne i na świeżym powietrzu.
- Techniki relaksacyjne: Medytacja, głębokie oddychanie, joga.
- Unikanie alkoholu i używek.
- Dbanie o higienę snu.
Profesor Jadwiga Jośko-Ochojska podkreśla znaczenie zmiany przekonań z negatywnych na pozytywne w celu przejścia ze stanu stresu niekontrolowanego do kontrolowanego, co zwiększa szanse na powrót do zdrowia.
Wspieranie leczenia PTSD zdrowym stylem życia, w tym odpowiednią dietą bogatą w kwasy Omega-3 i ograniczaniem żywności przetworzonej, jest kluczowe dla regeneracji organizmu.
Profesjonalna Pomoc w Przypadku PTSD
Jeśli podejrzewasz u siebie lub bliskiej osoby zespół stresu pourazowego, kluczowe jest jak najszybsze zwrócenie się o pomoc do specjalisty. Im wcześniej rozpocznie się leczenie, tym większe szanse na skuteczne przezwyciężenie zaburzenia. Terapia PTSD, prowadzona przez lekarza lub doświadczonego terapeutę, pomaga w przepracowaniu traumatycznych wspomnień, radzeniu sobie z poczuciem winy i nieufności, a także w rozwiązywaniu problemów życiowych i relacyjnych spowodowanych przez PTSD.