Ospa wietrzna i półpasiec to choroby zakaźne wywołane przez ten sam wirus - Varicella zoster virus (VZV). Patogen wnikając do organizmu po raz pierwszy wywołuje ospę wietrzną, najczęściej u dzieci. Po jej przebyciu wirus pozostaje w organizmie w stanie uśpienia, a jego reaktywacja w późniejszym okresie życia skutkuje wystąpieniem półpaśca.
Półpasiec u dzieci - rzadkie zjawisko
Półpasiec u dzieci, zwłaszcza w młodym wieku (np. 6 lat lub młodsze), występuje dość rzadko. Przed erą szczepień, w czasach, gdy rodziny były znacznie liczniejsze, na ospę wietrzną chorowały głównie dzieci do 10. roku życia, a na półpasiec dorośli powyżej 50. roku życia. Było to związane ze stopniowym zanikaniem nabytej swoistej odporności komórkowej.
Obecnie półpasiec najczęściej występuje u osób starszych lub z ciężkimi zaburzeniami odporności typu komórkowego, które towarzyszą chorobom hematologicznym. Choroba może również wystąpić w następstwie terapii prowadzącej do immunosupresji. Do czynników ryzyka należy ponadto zaliczyć ogólnoustrojowe choroby przewlekłe, takie jak cukrzyca, niewydolność nerek i choroby nowotworowe.
Najczęściej chorują dzieci w immunosupresji oraz te, które przeszły ospę wietrzną we wczesnym dzieciństwie. Obserwacje wskazują, że u zdrowych osób, które przechorowały ospę wietrzną, kolejne kontakty z tą chorobą mogą zmniejszyć ryzyko wystąpienia półpaśca, podobnie jak szczepienie przeciwko ospie wietrznej.
Czynniki ryzyka półpaśca u dzieci
W nowszych publikacjach wskazuje się, że półpasiec znacznie częściej niż dotychczas sądzono występuje u dzieci z prawidłową odpornością. Istotnym czynnikiem ryzyka półpaśca u dzieci w młodszym wieku jest przechorowanie ospy w 1. roku życia. W grupie dzieci hospitalizowanych z powodu półpaśca u około połowy stwierdzono upośledzoną odporność w trakcie leczenia choroby onkologicznej lub hematologicznej; pozostała połowa miała prawidłową odporność. Mniej więcej 1/3 tych dzieci przechodziła ospę wietrzną w 1. roku życia.
Ryzyko wystąpienia półpaśca w ciągu całego życia jest szacowane na 30%. Nawracające, wielokrotne zachorowania obserwuje się u osób z zaburzeniami odporności, zwłaszcza u chorych na chłoniaki i inne nowotwory złośliwe, AIDS, cukrzycę oraz u pacjentów, którzy otrzymują leczenie immunosupresyjne. Może się zdarzyć, że osoba z prawidłową odpornością kilkakrotnie zachoruje na półpasiec, jednak są to bardzo rzadkie przypadki. Należy pamiętać o nawracającej opryszczce skórnej, która występuje znacznie częściej niż półpasiec i którą należy różnicować z półpaścem, gdyż objawy kliniczne mogą być bardzo podobne.
Kiedy półpasiec u dziecka wymaga diagnostyki?
Wystąpienie półpaśca u dziecka, które prawidłowo się rozwija i nie ma objawów wskazujących na chorobę nowotworową lub zaburzenia odporności (np. ≥4 zakażenia ucha środkowego rocznie, ≥2 ciężkie zapalenia zatok, ≥2 ciężkie zakażenia inwazyjne, ≥2 nieskuteczne antybiotykoterapie, brak przyrostu masy ciała u niemowląt, nawracające ropnie skóry lub narządów wewnętrznych, uporczywe pleśniawki lub grzybice, lub rodzinne obciążenie pierwotnym lub nabytym niedoborem odporności), to normalne, niebudzące niepokoju, choć stosunkowo rzadkie zjawisko, i nie wymaga diagnostyki w kierunku zaburzeń odporności. Jeżeli natomiast poza półpaścem u dziecka występują inne objawy wskazujące na chorobę nowotworową lub zaburzenia odporności, to diagnostyka jest pilnie potrzebna.
Ospa wietrzna i półpasiec - różnice i podobieństwa
Mimo że ospa wietrzna i półpasiec są wywołane przez ten sam wirus, dotyczą raczej różnych grup wiekowych i charakteryzują się nieco odmiennym przebiegiem.
Czas trwania choroby
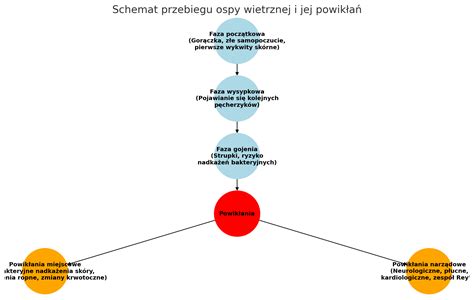
Ospa wietrzna trwa około 2 tygodni, natomiast półpasiec około 4 tygodni. W obu przypadkach chory zaraża przez cały okres występowania objawów. Wirus charakteryzuje się wysoką zaraźliwością. Pacjent kończy zarażać dopiero, kiedy wyschną wszystkie wykwity skórne.
Obraz kliniczny
Wysypka w przebiegu ospy jest rozsiana niemal po całym ciele i towarzyszy jej wysoka gorączka. Wykwity skórne początkowo przypominają plamki, które zmieniają się w grudki z płynem surowiczym, a następnie suche strupki. Wygląd zmian na powierzchni skóry w przypadku półpaśca jest podobny. Różni się natomiast umiejscowieniem - wysypka w półpaścu występuje po jednej stronie ciała i nie przechodzi przez linię środkową. Obu schorzeniom towarzyszy również rozbicie i złe samopoczucie, które pojawiają się jeszcze przed wystąpieniem wykwitów.
Zaraźliwość i przenoszenie wirusa
Osobę chorą na półpasiec nie można zarazić półpaścem. Poprzez bezpośredni kontakt z wykwitem na skórze może dojść do zarażenia wirusem ospy. Wtedy osoba zainfekowana choruje na ospę wietrzną, dzieje się tak tylko wtedy, kiedy nie była ona szczepiona lub nie chorowała w dzieciństwie na wiatrówkę. Półpasiec jest jednak znacznie mniej zaraźliwy niż ospa wietrzna. Przykrycie zmian skórnych odzieżą dodatkowo zmniejsza zaraźliwość. Podobnie osoby otrzymujące leki hamujące rozmnażanie wirusa (acyklowir lub walacyklowir) znacznie mniej zarażają.
Ponieważ najbardziej zaraźliwy jest płyn wypełniający pęcherzyki, zaraźliwość zarówno ospy wietrznej, jak i półpaśca utrzymuje się do przyschnięcia wszystkich wykwitów. Wirus ospy wietrznej i półpaśca (VZV) jest bardzo wrażliwy na czynniki środowiska (temperatura i wysychanie) i krótko przeżywa na powierzchni odzieży czy innych przedmiotów. Kontakt z wirusem na długo przed wystąpieniem zmian skórnych, czy przeniesienie wirusa na powierzchni odzieży, rąk i włosów przez osobę odporną na zachorowanie jest nieprawdopodobne.
W przypadku ospy wietrznej wirus charakteryzuje się wysoką zaraźliwością i przenosi się drogą kropelkową, więc aby doszło do zainfekowania, wystarczy jedynie przebywać z osobą chorą w jednym pomieszczeniu.
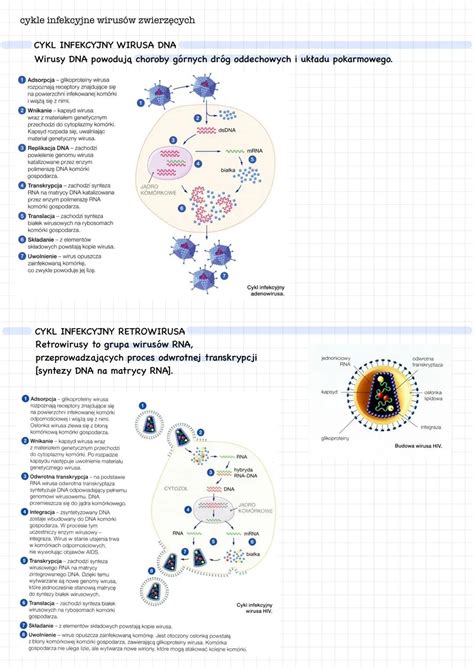
Ospa wietrzna i półpasiec (wirus ospy wietrznej i półpaśca)
Powikłania ospy wietrznej i półpaśca
Wspólnym powikłaniem dla obu jednostek chorobowych jest powstanie blizn po wysypce. Prawdopodobieństwo znacznie zwiększa się głównie wtedy, gdy dochodzi do nadkażenia krost. Dlatego właśnie nie zaleca się obecnie używania pudrów płynnych. Trzeba również uważać, aby nie dochodziło do podrażnienia i rozdrapania wyprysków.
Bardzo rzadko dochodzi do powikłań w przebiegu ospy u dzieci. Należy jednak pamiętać, że jest to stan obniżonej odporności i maluchy są w tym okresie bardziej podatne na szkodliwe działanie innych patogenów. Należy zatem chronić ich przed np. zapaleniem płuc.
Powikłania po półpaścu również nie występują często i dotyczą głównie osób starszych oraz z zaburzeniami układu immunologicznego. Nie mniej jednak są bardzo poważne, mowa tutaj o uszkodzeniach wzroku, słuchu oraz niedowładach kończyn. Poważne konsekwencje dla niemowlęcia może nieść za sobą również ospa diagnozowana po 20. tygodniu ciąży, a także półpasiec uszny oraz półpasiec oczny.
Zapobieganie i leczenie
Jedynym skutecznym sposobem zapobiegania rozprzestrzenianiu się wirusa Varicella zoster jest szczepienie. Wykonywane jest ono już u maluchów po 9. miesiącu życia, zazwyczaj razem ze szczepionką przeciwko odrze, śwince i różyczce w 12.-15. miesiącu życia. Można zaszczepić się również w wieku dorosłym, zawsze tego typu decyzja wymaga jednak konsultacji lekarskiej i kwalifikacji.
Szczepionka przeciwko półpaścowi
Obecnie w Polsce dostępna jest szczepionka przeciwko półpaścowi. Jest to tzw. szczepionka rekombinowana przeznaczona do profilaktyki półpaśca oraz neuralgii popółpaścowej u osób powyżej 50. roku życia i osób w wieku od 18 lat należących do grup zwiększonego ryzyka zachorowania na półpasiec (m.in. niedobór pierwotny lub wtórny odporności komórkowej, przewlekłe choroby serca, płuc lub wątroby, cukrzyca, zapalne choroby autoimmunizacyjne), które w przeszłości przechorowały ospę wietrzną lub otrzymały żywą szczepionkę przeciwko VZV. Pełny schemat szczepienia obejmuje podanie 2 dawek w odstępie 2 miesięcy. Szczepionka charakteryzuje się bardzo dużą skutecznością.
Leczenie
Podstawowym postępowaniem w przypadku obu schorzeń jest izolacja chorego. Jest niezbędna, aby ograniczyć rozprzestrzenianie się wirusa oraz uchronić pacjenta przed innymi patogenami, które w stanie obniżonej odporności organizmu mogą okazać się niebezpieczne. Wdraża się również leki przeciwgorączkowe i przeciwbólowe oraz pielęgnację wysypki, wykorzystując do tego celu preparaty z oktenidyną. W przebiegu półpaśca lekarz zleca zazwyczaj preparaty przeciwwirusowe na receptę, a dzieciom z ospą leki przeciwświądowe.