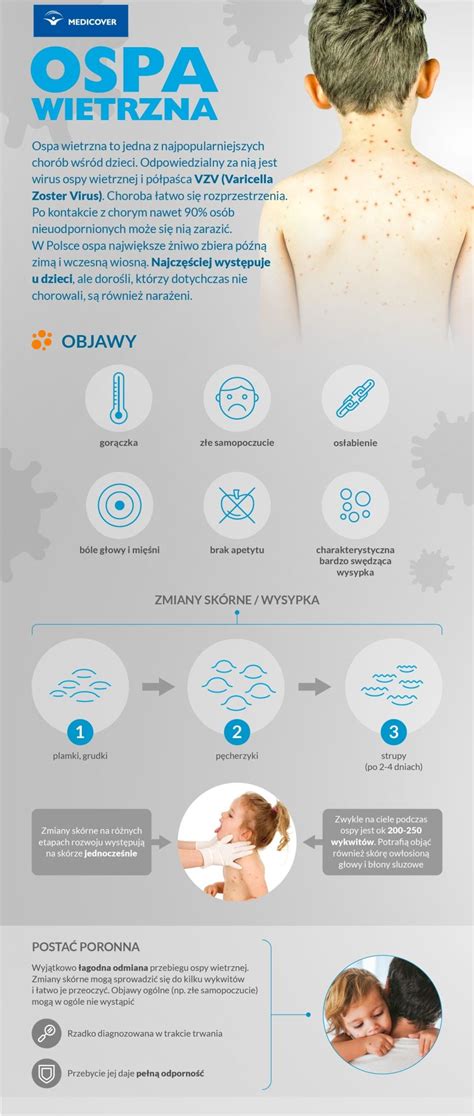
Ospa wietrzna jest jedną z najbardziej zakaźnych chorób wieku dziecięcego, wywoływaną przez wirusa ospy i półpaśca (Varicella-zoster virus - VZV). Charakteryzuje się wysoką zaraźliwością, a szansa zachorowania po kontakcie z osobą chorą sięga nawet 90%. Choroba ta jest powszechna i zazwyczaj ma łagodny przebieg, zwłaszcza u dzieci. Jednak w pewnych grupach pacjentów, a także w przypadku wystąpienia powikłań, ospa wietrzna może stanowić poważne zagrożenie dla zdrowia, a nawet życia, wymagając tym samym hospitalizacji.
Przyczyny i droga zakażenia ospą wietrzną
Przyczyną ospy wietrznej jest wirus Varicella-zoster (VZV). Jest to choroba zakaźna przenosząca się głównie drogą kropelkową, a także przez bezpośredni kontakt z wydzielinami chorego, w tym ze śliną lub płynem zawartym w pęcherzykach skórnych. Wirus może również rozprzestrzeniać się na odległość kilkunastu do kilkudziesięciu metrów, stąd nazwa "wietrzna". Trzecią drogą zakażenia jest droga przezłożyskowa, co stanowi szczególne ryzyko dla płodu w przypadku zachorowania kobiety w ciąży.
Okres inkubacji wirusa, czyli czas od przedostania się go do organizmu do pojawienia się pierwszych objawów, wynosi zazwyczaj od 10 do 21 dni. Osoba zakażona może przenosić wirusa na 1-2 dni przed pojawieniem się wysypki, a możliwość zarażenia trwa do momentu całkowitego przyschnięcia wszystkich pęcherzy i odpadnięcia strupków.
Kto jest najbardziej narażony na zachorowanie?
Zgodnie z szacunkami, nawet 95% populacji jest zakażonych wirusem ospy wietrznej i półpaśca. Na zarażenie najbardziej podatne są osoby, które jeszcze nie miały kontaktu z wirusem, nie były szczepione przeciwko ospie, a także osoby z osłabionym układem odpornościowym. Szczególnie narażone są noworodki, kobiety w ciąży oraz osoby z chorobami przewlekłymi, takimi jak nowotwory, zakażenie HIV czy choroby autoimmunologiczne, a także osoby stosujące leki immunosupresyjne.
Najczęściej na ospę chorują dzieci w wieku 5-9 lat. U noworodków, dzieci z niedoborami odporności oraz z chorobami skóry, takimi jak atopowe zapalenie skóry, przebieg ospy może być znacznie cięższy i obarczony ryzykiem licznych powikłań.
Objawy i przebieg ospy wietrznej
Pierwsze objawy ospy wietrznej u dzieci często przypominają grypę i mogą obejmować:
- gorączkę (nie zawsze wysoką i nie zawsze obecną),
- ból głowy, gardła, mięśni,
- ogólne złe samopoczucie.
Najbardziej charakterystycznym objawem jest swędząca wysypka, która pojawia się zazwyczaj po 1-2 dniach od wystąpienia pierwszych symptomów. Wysypka przechodzi przez kilka etapów:
- plamki - czerwone plamki na skórze,
- grudki - wypukłe, dobrze odgraniczone zmiany,
- pęcherzyki - wypełnione płynem, który zawiera wirusa,
- strupki - płyn w pęcherzykach mętnieje, zapada się i przysycha, tworząc strupek.
Zmiany skórne najczęściej występują na twarzy i tułowiu, ale mogą pojawić się na całym ciele, w tym na błonach śluzowych jamy ustnej, oczach czy narządach płciowych. U chorego można zaobserwować jednocześnie zmiany w różnych stadiach rozwoju - od plamek po strupki.
U dzieci przebieg ospy jest zazwyczaj łagodny i trwa od 5 do 10 dni, o ile nie występują komplikacje. Całkowite wygojenie zmian skórnych może potrwać nieco dłużej.
Lekarz wyjaśnia ospę wietrzną | Przyczyny, stadia, objawy, leczenie (ORAZ ZDJĘCIA)
Kiedy ospa wietrzna wymaga hospitalizacji?
Chociaż ospa wietrzna u większości dzieci przebiega łagodnie, istnieją sytuacje, w których konieczna jest hospitalizacja i specjalistyczne leczenie. Należą do nich:
- Ciężki przebieg choroby: Dotyczy przede wszystkim noworodków, kobiet w ciąży, osób z ciężkimi niedoborami odporności (np. z powodu chorób nowotworowych, zakażenia HIV lub stosowania leków immunosupresyjnych).
- Poważne powikłania: Wśród możliwych powikłań ospy wietrznej znajdują się między innymi:
- nadkażenia bakteryjne skóry, które mogą prowadzić do groźnych infekcji,
- zapalenie móżdżku,
- zapalenie opon mózgowo-rdzeniowych i mózgu,
- zapalenie mięśnia sercowego lub osierdzia,
- zapalenie płuc,
- posocznica (sepsa).
- Ryzyko dla płodu: Ospa w ciąży stanowi poważne zagrożenie. Zakażenie w pierwszym i drugim trymestrze może prowadzić do powstania wad wrodzonych u płodu (uszkodzenia kończyn, narządu wzroku, mózgu). Zakażenie w okresie okołoporodowym może skutkować ciężką ospą u noworodka, która często kończy się zgonem.
W przypadku pojawienia się objawów sugerujących ciężki przebieg lub powikłania, należy niezwłocznie skontaktować się z lekarzem. W takich sytuacjach może być konieczne podanie leków przeciwwirusowych dostępnych na receptę, które są najskuteczniejsze, gdy zostaną zastosowane jak najszybciej po wystąpieniu pierwszych objawów.
Leczenie objawowe i zapobieganie
W większości przypadków leczenie ospy wietrznej jest objawowe i ma na celu łagodzenie dokuczliwych symptomów. Zaleca się:
- Leki przeciwgorączkowe i przeciwbólowe: Lekiem pierwszego wyboru jest paracetamol. Nie zaleca się stosowania ibuprofenu ani aspiryny u dzieci.
- Łagodzenie swędzenia: Pomocne są kąpiele w chłodnej wodzie (można dodać nadmanganian potasu, aby uzyskać lekko różowy kolor wody), stosowanie kompresów chłodzących oraz leków antyhistaminowych (doustnych lub miejscowych w postaci żelu). Należy unikać pudrów płynnych, które mogą sprzyjać nadkażeniom bakteryjnym.
- Higiena: Krótkie obcinanie paznokci u dzieci, częste mycie rąk, noszenie przewiewnej odzieży.
- Nawodnienie i odpoczynek: Dbanie o odpowiednie nawodnienie organizmu i zapewnienie choremu odpoczynku.
Zapobieganie ospie wietrznej polega przede wszystkim na stosowaniu szczepień ochronnych. Szczepienie, choć nie daje 100% gwarancji, znacząco zmniejsza ryzyko zachorowania i łagodzi przebieg choroby oraz ryzyko powikłań. Szczepienie jest zalecane wszystkim osobom, które nie chorowały na ospę, a także kobietom planującym ciążę (po szczepieniu należy odczekać miesiąc z zajściem w ciążę) oraz osobom po kontakcie z wirusem (szczepienie wykonane do 72 godzin po kontakcie może zapobiec chorobie lub złagodzić jej przebieg).
W Polsce szczepienie przeciwko ospie jest szczepieniem zalecanym, ale nie obowiązkowym. W przypadku zachorowania, konieczna jest izolacja chorego od pozostałych domowników, zwłaszcza od osób z grupy podwyższonego ryzyka lub tych, które jeszcze nie przechorowały ospy.